Боли внизу живота ложные позывы в туалет

Ложные позывы к дефекации субъективно описываются человеком как чувство неудовлетворенности от акта дефекации и неполного опорожнения кишечника. Такие проявления чаще всего указывают на патологическое усиление перистальтики в результате дисбаланса нервной регуляции, воспалительного процесса или наличия раздражающего слизистую кишечника инородного тела.
Причины
- инфекционные процессы желудочно-кишечного тракта;
- длительный прием антибактериальных препаратов, которые привели к дисбактериозу;
- нарушение режима питания и частые переедания, которые могут привести к запорам;
- преклонный возраст, при котором возможно нарушение перистальтической волны;
- глистная инвазия (энтеробиоз, аскаридоз);
- хронические патологии пищеварительной системы (гастриты, дуодениты, язвенная болезнь, панкреатиты, гепатиты, холециститы, энтериты, колиты различной этиологии);
- малоподвижный образ жизни, провоцирующий снижение перистальтики и формирование запоров;
- нервные стрессы и регулярные эмоциональные перегрузки, которые приводят к нарушению нервной регуляции, в том числе и иннервации кишечника (дисбаланс симпатической и парасимпатической нервной системы);
- гормональные нарушения, которые могут повлиять на перистальтику и изменение тонуса кишечника (заболевания щитовидной железы, сопровождающиеся гипотиреозом, декомпенсированная стадия сахарного диабета, предменструальный период и менопауза у женщин);
- повреждение слизистой прямой кишки, сопровождающееся интенсивным болевым синдромом, что провоцирует психогенные запоры (трещины, геморрой);
- опухолевидные образования слизистой кишечника (опухоли, полипы).
Проявления ложных позывов и сопутствующие симптомы
Основным клиническим проявлением ложных позывов, с которыми пациент обращается к врачу – болезненные внезапные позывы к дефекации, которые не дают результата и облегчения. Человек хочет сходить в туалет, но не может. Часто патологию могут сопровождать:
Диагностика
Для назначения корректной терапии необходимы следующие диагностические мероприятия:
- Копроцитограмма. Позволит выявить патологические примеси, наличие ферментативной недостаточности, определить клеточный состав, обнаружить яйца и членики гельминтов.
- Пальцевое исследование прямой кишки. Позволяет определить геморроидальные узлы, трещины прямой кишки.
- Эндоскопические исследования. Фиброгастродуоденоскопия позволяет выявить хронические заболевания желудка и двенадцатиперстной кишки, а колоноскопия визуализирует проблемы в слизистой толстого кишечника (неспецифический язвенный колит, полипоз, болезнь Крона).
- Рентгенологическая диагностика. Ирригоскопия (исследования с применение перорального раствора бария) позволяет визуализировать изменения кишечной стенки путем прохождения контрастного вещества по желудочно-кишечному тракту. Выявляются язвенные поражения желудка, двенадцатиперстной кишки, наличие стенозов, аномалий развития (долихосигма, стриктуры, болезнь Гиршпрунга), аутоиммунные колиты (НЯК, болезнь Крона).
- УЗИ органов брюшной полости. Позволяет выявить патологию печени, поджелудочной, желчного пузыря и его протоков.
- Бактериальный посев кала. Используется для определения носительства или заболевания кишечной инфекции, параллельно проводится проба на чувствительность к антибактериальному препарату, которая позволяет подобрать наиболее эффективное средство.
- Кал на дисбиоз. Исследование позволяет выявить наличие дисбактериоза и определить в какой именно группе кишечных бактерий произошли нарушения.
Лечение
Основная терапия тенезмов или ложных позывов к акту дефекации – устранение причины, вызвавшей симптом.
Основные направления для коррекции состояния включают:
- диетотерапию;
- медикаментозное улучшение переваривания пищи;
- нормализацию перистальтики;
- восстановление баланса микрофлоры кишечника.
При наличии хирургической патологии (язвенная болезнь, полипоз, геморрой, анальные трещины, выпадение слизистой и другое) при необходимости проводят оперативное вмешательство. Немаловажным является нормализация эмоционального фона и гормональных нарушений при их наличии.
Диетотерапия
Рекомендована диета, которая позволяет облегчить переваривание и прохождение пищи по желудочно-кишечному тракту. Основными постулатами во время лечения должны стать:
- нормализация режима питания: принимать пищу дробно, маленькими порциями в одно и то же время, не менее 5 раз в сутки;
- в рационе преобладают растительные продукты, которые способствуют стимуляции перистальтики и нормализации микрофлоры благодаря содержащейся в них клетчатке;
- исключить продукты, способствующие повышенному газообразованию (капуста, бобовые);
- пища должна быть достаточно измельчена (желательно блендерирована) и термически обработана.
Медикаментозная терапия
Основными препаратами, которые могут быть использованы для купирования тенезмов являются:
- спазмолитики (Но-шпа, Папаверин, Спазмалгон), которые способствуют уменьшению кишечных колик и снижают тонус кишечной стенки;
- прокинетики (Метоклопрамид, Мотилиум), которые улучшают перистальтику и нормализуют продвижение каловых масс по кишечнику, предотвращая незавершенный акт дефекации;
- пробиотики (Бифидумбактерин, Линекс, Бифиформ), способствуют нормализации баланса микрофлоры;
- антидепрессанты и транквилизаторы (Эглонил, Афобазол), которые способствуют нормализации психологического фона, купируя приступы агрессии, способствуя улучшению настроения;
- противогельминтные препараты – применяются при выявлении глистной инвазии;
- антибактериальные препараты – назначаются только при наличии признаков кишечной инфекции (лихорадка, понос, гемоколит) или по результатам бактериологического посева кала (носительство патогенной микрофлоры).
Психотерапия
Коррекция эмоционального фона при помощи сеансов психотерапии в некоторых случаях является наилучшим способом лечения тенезмов, которые сформировались на фоне стрессов и депрессий.
Однако не только в этом случае сеансы могут быть полезны. Так при хронических ложных позывах пациент зацикливается на них, начинаются проблемы с эмоциональным фоном, что только усугубляет ситуацию. По статистике, более 70% пациентов с тенезмами нуждаются в помощи квалифицированного психолога.
Источник
У здорового человека в норме стул бывает 1–2 раза в день. Но иногда в работе органов пищеварительной системы происходит сбой, что отражается на процессе опорожнения кишечника. Одним из распространённых симптомов являются ложные позывы к дефекации. В связи с деликатностью проблемы мало кто сразу обращается к врачу. И напрасно, так как это неприятное явление может быть одним из признаков серьёзного заболевания.
Что такое ложные позывы к дефекации
Симптом проявляется субъективным ощущением необходимости опорожнить кишечник, при этом самого акта дефекации не происходит. Ложные (императивные) позывы к дефекации могут быть безболезненными или причинять человеку мучительную боль. Такие позывы в медицине называют тенезмами.
Тенезмы часто сопровождаются метеоризмом, вздутием живота, запором или поносом. В основе тщетных позывов к опорожнению лежит высокая чувствительность прямой кишки к давлению изнутри, поэтому даже малое количество кишечного содержимого — слизь, фекалии, кровь, инородное тело, воспалительные субстраты — вызывает учащённые рефлекторные позывы посетить туалет. При этом анальные сфинктеры (мышцы-сжиматели) не расслабляются и дефекации не происходит. Спазмы мышечного слоя сигмовидной и прямой кишок, а также мышц промежности и брюшного пресса делают эти позывы болезненными.

Ложные позывы могут быть совершенно безболезненными и приносить лишь небольшой дискомфорт, а могут вызывать мучительную боль
Причины и факторы развития
Ложные позывы к опорожнению кишечника могут быть симптомом ряда заболеваний:
- геморроя, который представляет собой образование узлов в результате застойных явлений, воспаления и расширения вен. К патологии могут приводить ожирение, гиподинамия, наследственная предрасположенность, стрессы, тяжёлые физические нагрузки;
- проктита — воспаления внутренней оболочки прямой кишки, которое может быть вызвано частыми запорами, глистными инвазиями, переохлаждением, геморроем, простатитом, злоупотреблением алкогольными напитками, пряными, острыми блюдами;
- сигмоидита — воспаления сигмовидной кишки из-за инфекций, дисбиоза, болезни Крона (гранулёматозного энтерита), лучевой болезни, ишемии кишечника;
- трещин прямой кишки, возникающих при воспалительных процессах или механической травме;
- свищей, которые могут образоваться в результате хронической патологии кишечника, чаще всего возникают при парапроктите;
- полипов — выростов слизистой оболочки, возникающих на месте воспаления, при разрастании здоровой ткани или атипичных клеток. Причиной образования полипов могут служить наследственность, частые запоры, нерациональное питание — недостаток клетчатки и избыток белковой пищи;
- аденокарциномы — злокачественного новообразования, которое образуется из железистых клеток, выстилающих стенки прямой кишки;
- стеноза (или стенозов) прямой кишки — патологического сужения, возникающего в результате воспаления, опухоли или являющегося врождённой аномалией;
- параректального лимфаденита — воспаления лимфатических узлов, обусловленного стафилококковой или стрептококковой инфекцией;
- перипроктита — воспаления тканей, окружающих прямую кишку, с образованием гнойного экссудата. Часто развивается при геморрое или проктите.
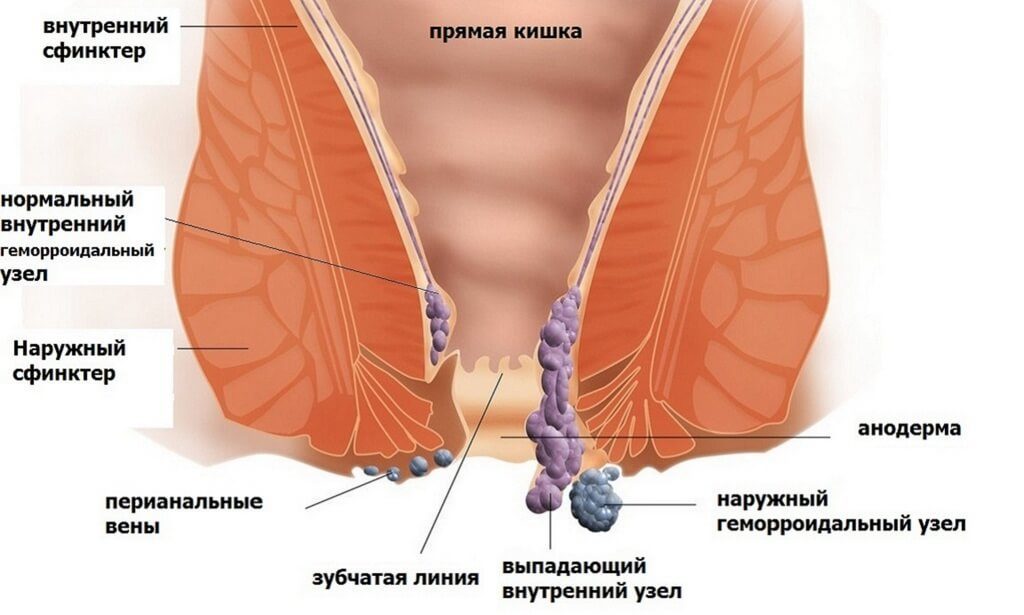
Геморроидальные узлы могут стать причиной тенезмов — рефлекторных позывов к дефекации
Помимо этих заболеваний, тенезмы могут возникать на фоне:
- скопления большого количества каловых камней в кишечнике;
- синдрома раздражённого кишечника, который возникает из-за нарушения здоровой микрофлоры и сбоя в работе вегетативной нервной системы;
- инфекционных заболеваний — дизентерии, холеры, тифа, туберкулёза кишечника, острой кишечной инфекции;
- патологий нервной системы (ректальный криз, миелит, анизмус или дессинергическая дефекация — неконтролируемый спазм сфинктера);
- спазмов, обусловленных частыми диареями, обильным стулом, длительной ездой в положении сидя.
Чтобы определить, симптомом какого заболевания являются императивные позывы к дефекации, нужно провести тщательное диагностическое обследование больного.
Диагностика
Постановкой основного диагноза занимается проктолог, в случае необходимости больного направляют на консультацию к гастроэнтерологу и невропатологу. Проводится опрос пациента, осмотр, лабораторное и инструментальное обследование.
Методы лабораторной диагностики:
- Клинический анализ крови:
- оценивают уровень гемоглобина, эритроцитов для исключения анемии;
- лейкоцитоз и высокая СОЭ говорят о воспалительном процессе.
- Общий анализ мочи необходим для исключения урологической патологии.
- Копрограмма назначается для оценки состава кала, наличия в нём непереваренных остатков пищи, патологических элементов, например, гноя.
- Кал на скрытую кровь позволяет исключить внутреннее кровотечение.
- Анализ кала на яйца глистов проводят для выявления глистной инвазии.
- Бакпосев кала делают с целью выявления патогенных микроорганизмов.

Для того чтобы выяснить причину тенезмов, нужно сдать кал на копрограмму
Осмотр больного заключается в пальцевом исследовании прямой кишки через анальное отверстие. Врач определяет мышечный тонус, подвижность слизистой оболочки, её целостность, отсутствие или наличие геморроидальных узлов. Если пальпаторного обследования недостаточно, назначается ректороманоскопия и колоноскопия.
Визуальный осмотр слизистой прямой кишки проводится посредством ректороманоскопа — специального прибора, оснащённого осветителем и линзами. Колоноскопия осуществляется с помощью тонкого оптоволоконного зонда, который позволяет детально рассмотреть все участки толстой кишки и обнаружить новообразования, язвы, полипы, а также провести биопсию — забор материала для исследования на гистологию. Помимо этих методов, больному проводят УЗИ органов брюшной полости.
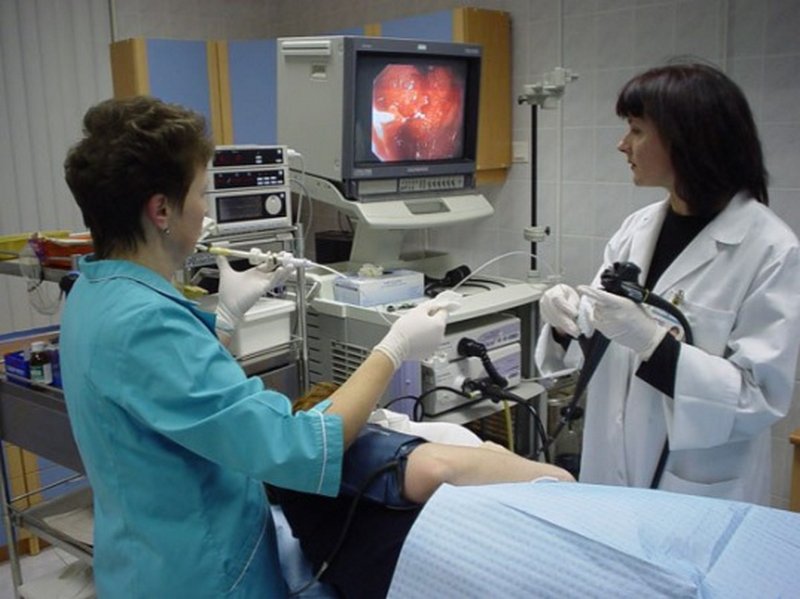
Ректороманоскопия позволяет детально изучить слизистую оболочку толстого кишечника и выяснить причину тенезмов
Изучив результаты лабораторных анализов и оценив данные, полученные в ходе инструментальных исследований, врач ставит диагноз и назначает лечение выявленной патологии.
Дифференциальный диагноз
Есть ряд симптомов, от которых следует отличать тенезмы:
- Прокталгия — болевой синдром в зоне прямой кишки. Эта болезненность не связана с позывами к опорожнению кишечника и проявляется обычно в виде ночных приступов.
- При кокцигодинии (боль в области копчика, чаще всего связанная с травмами) болезненность также не связана с позывами к дефекации, становится сильнее в сидячем положении, иногда отдаёт в тазобедренные суставы.
- Проктоспазм характеризуется чувством сжатия анального сфинктера, болезненностью, отдающей в бедро или поясничную область, при этом позывов опорожнить кишечник человек не испытывает.
- Нарушение чувствительности — её снижение или повышение (парестезия или гиперестезия), в области прямой кишки бывает при спинной сухотке (поражении спинальных нервных окончаний при позднем нейросифилисе).
Лечение тенезмов
Терапия в первую очередь направлена на устранение заболевания, вызвавшего симптом.
Использование медикаментов
Медикаментозная терапия определяется конкретным заболеванием:
- кишечные инфекции требуют применения антибактериальных средств, например, Нифуроксазида, энтеросорбентов — Сорбекса, Энтеросгеля;
- колиты и проктиты лечат сульфаниламидными препаратами;
- при геморрое, анальных трещинах назначают противовоспалительные, смягчающие, ранозаживляющие средства в виде мазей или свечей — Проктозан, Ультрапрокт, Метилурацил, препараты для улучшения кровообращения — Детралекс;
- диарею купируют Имодиумом или Лоперамидом, при метеоризме рекомендуют Эспумизан;
- запоры устраняют мягкими слабительными — Дюфалаком, Лактулозой;
- применяют успокоительные средства — Ново-Пассит, сироп Алора, настойку валерианы.
Симптоматическое лечение собственно тенезмов основано на применении спазмолитиков:
- Но-Шпы (Дротаверина);
- Папаверина;
- Дицикломина;
- Гиосциамина;
- Дюспаталина.
Применяют микроклизмы с нитратом серебра или тёплым растительным маслом.
Фотогалерея: препараты для лечения ложных позывов
Лечение тенезмов как симптома основной патологии, помимо медикаментов, включает в себя коррекцию образа жизни, питания и физической активности.
Диета
Лечебное питание при тщетных позывах к дефекации корректируют с учётом основного заболевания. Исключают блюда, раздражающие кишечник:
- холодные;
- горячие;
- острые;
- солёные;
- жареные;
- копчёные;
- пряные.
Продукты лучше отваривать или готовить на пару.
Питание должно быть дробным: часто и маленькими порциями.
Из рациона обязательно нужно убрать продукты, провоцирующие процессы гниения и брожения в кишечнике:
- недиетическое мясо;
- грубую растительную клетчатку (капусту, бобовые);
- свежую сдобу;
- сладости;
- консервы;
- алкоголь.
При склонности к запорам рекомендуют:
- овощные пюре:
- тыквенные;
- свекольные;
- морковные;
- хлеб с отрубями;
- натуральные соки;
- отвары сухофруктов;
- кисломолочные продукты.
Можно есть супы, каши, отварное, тушёное нежирное мясо (кролик, индейка, телятина) и рыбу.

В зависимости от основного заболевания врач рекомендует пациенту диетическое питание
Народные средства
Народные рецепты могут служить дополнением к основной терапии. Эффективны сидячие ванночки с прохладным настоем лекарственных растений: ромашки, ноготков, шалфея. Микроклизмы с растительными отварами ромашки, травы зверобоя, маслом облепихи снимают воспаление и раздражение слизистой оболочки кишечника.
Если воспаление не ограничивается только прямой кишкой, рекомендуются лечебные клизмы объёмом 200–400 мл с травяными отварами. Обволакивающим и противовоспалительным свойствами обладают корень алтея, цвет бузины, листья шалфея, дубовая кора.
Травы со спазмолитическим действием можно употреблять внутрь в виде чая:
- ромашку;
- мяту;
- пустырник;
- донник;
- мелиссу;
- душицу;
- валериану.
Настой ромашки готовят и принимают следующим образом:
- Большую ложку измельчённого сырья залить кипятком (200 мл), настоять в течение часа.
- Процедить настой и пить по трети стакана три раза ежедневно.
Фитосбор от спазмов:
- Взять по чайной ложке травы золототысячника, ромашки и шалфея, залить стаканом кипятка, настоять полчаса.
- Процедить и принимать по 2 столовые ложки 4 раза в день.

Настой ромашки оказывает спазмолитическое и противовоспалительное действие, при тенезмах его можно употреблять внутрь или делать микроклизмы
Прогноз и осложнения
Прогноз зависит от основного заболевания, вызвавшего симптом. При своевременном обращении к врачу и выполнении всех врачебных рекомендаций можно избавиться от деликатной проблемы навсегда.
Профилактические меры
Так как ложные позывы к дефекации часто бывают следствием нерационального питания и нарушения здорового образа жизни, для профилактики необходимо:
- организовать полноценный здоровый рацион, минимизировать количество вредных для кишечника продуктов;
- восполнять нехватку физической активности при сидячем образе жизни:
- гулять пешком;
- делать утреннюю зарядку;
- организовать перерывы с разминкой во время рабочего дня;
- своевременно обращаться к врачу и лечить заболевания пищеварительного тракта.

Прогулки на свежем воздухе важны для поддержания здоровья всех систем организма, в том числе и кишечника
Особенности у женщин и мужчин
Тенезмы, связанные с геморроем, чаще беспокоят мужчин, так как этому заболеванию подвержены больше представители сильного пола. У женщин часто наблюдаются тенезмы, связанные не только с патологией толстого кишечника, но и с гинекологическими проблемами и заболеваниями мочевыводящих путей (циститами, уретритами), что связано с особенностями анатомии женского организма.

Тенезмы у женщин могут быть связаны не только с заболеваниями прямой кишки, но и с гинекологическими и урологическими патологиями
Видео: тенезмы — сигнал SOS нашего организма
Отзывы пациентов
Несмотря на деликатность проблемы, ни в коем случае нельзя затягивать с визитом к врачу с целью выяснения причины возникновения тенезмов. Ложные позывы могут сигнализировать о серьёзном заболевании, эффективность излечения которого напрямую зависит от быстроты постановки диагноза и оказания помощи больному органу. Стоит прислушиваться к своему организму, который посылает сигналы бедствия, и вовремя на них реагировать.
Источник
Причины
Синдром раздраженного кишечника часто встречается у взрослых. Его распространенность в мире может варьироваться от 1 до 28%. На частоту встречаемости влияет место проживания(она выше в странах Европы, в США, состояние чаще диагностируют у жителей городов, а не сельской местности), пол (женщины обращаются к врачу с этой проблемой в среднем в два раза чаще, чем мужчины).
При этом синдроме периодически возникают боли в животе. Они сопровождаются метеоризмом, диареей или, наоборот, запорами. Это происходит из-за изменения кишечной моторики и чувствительности к стимуляции, которые, в свою очередь могут быть связаны с сочетанием психосоциальных и физиологических факторов.
Психосоциальные нарушения
Синдром раздраженного кишечника связывают с рядом состояний, среди которых тревожность, депрессия, расстройства сна, хроническая усталость и другие. Конфликты и стрессы могут усиливать симптомы, провоцировать обострение, но иногда они вообще не влияют на появление недомогания.
Физиологические изменения
Особенности физиологии кишечника могут влиять на появление симптомов. При гипералгезии чувствительность кишечника к обычному растяжению стенок повышается, и возникают болевые ощущения. Дискомфорт могут вызывать вегетативные расстройства, острый гастроэнтерит в анамнезе, слишком сильный сократительный ответ толстой кишки на прием пищи. У женщин функции кишечника могут частично зависеть от колебаний уровня гормонов и его изменения в течение менструального цикла.
На появление синдрома раздраженного кишечника также могут влиять наследственные факторы, физическое перенапряжение, несбалансированное питание, нарушение работы вегетативной нервной системы, нарушение кишечной микрофлоры. Эти факторы могут оказывать комбинированное действие, усиливая или уменьшая проявления синдрома. В то же время их наличие не означает, что синдром возникнет обязательно. Он не связан со структурными изменениями кишечника (диагностика не выявляет их).
Симптомы
 Источник: СС0 Public Domain
Источник: СС0 Public Domain
При синдроме раздраженного кишечника минимум раз в неделю появляются боли в животе, которые связаны со следующими симптомами или состояниями:
- метеоризм, урчание в животе, усиленное газообразование, вздутие;
- чувство натуживания во время дефекации или ощущение, что кишечник опорожнен не полностью;
- слишком редкий или частый стул (меньше трех раз в неделю либо больше трех раз в сутки), изменение его формы, присутствие слизи в кале.
Главный симптом — абдоминальные боли. Их сила и частота могут меняться: у одних пациентов боли в животе бывают почти каждый день, у других они возникают реже, раз в несколько недель или даже месяцев. Живот может болеть после еды, что сопровождается вздутием, диареей, метеоризмом. Боль также может возникать после пробуждения, стресса, эмоционального возбуждения, физического напряжения. Обычно она проходит после дефекации. Живот не болит по ночам, чаще боль появляется с левой стороны в подвздошной области (боли могут быть и рассеянными). В целом болевой синдром стабильный, не нарастает, не изменяется со временем.
Вздутие живота ощущается пациентами как нарастающий дискомфорт. Нижняя часть живота увеличивается в объеме так, что одежда может становиться тесной. Появляется урчание, наблюдают повышенное газообразование в кишечнике (метеоризм).
У некоторых пациентов могут наблюдаться симптомы, не связанные с желудочно-кишечным трактом:
- мигрени, частые головные боли;
- слабость, быстрая утомляемость, усталость;
- затрудненное дыхание (ощущение неполного вдоха или кома в горле);
- дискомфорт в области груди, сердца (в том числе по ночам);
- изжога, тошнота и раннее насыщение;
- проблемы с мочеиспусканием (слишком частое, появление ложных позывов, ощущение, что мочевой пузырь опорожнен не полностью);
- боли в спине.
Эти симптомы чаще появляются у пациентов, имеющих серьезные психологические, эмоциональные проблемы.
Диагностика
Чтобы диагностировать синдром раздраженного кишечника, оценивают клиническую картину, историю болезни, потенциальное влияние психологических факторов, проводят осмотр.
Чтобы уточнить диагноз и исключить другие нарушения в работе кишечника, проводят ряд основных исследований и тестов. (таблица 1).
| Таблица 1. Перечень исследований для подтверждения синдрома раздраженного кишечника | |
|---|---|
| Исследование | Результаты |
| Клинический анализ крови | Проводится, чтобы исключить анемию, воспалительный процесс, инфекцию. |
| Биохимическое исследование крови | Контроль метаболических нарушений. При частой диарее; выявление электролитного дисбаланса. |
| Копрологические исследования | Анализы кала на содержание яиц гельминтов, простейших, кишечных патогенов, скрытой крови, патологических примесей. |
| Колоноскопия | Эндоскопическое обследование толстой кишки для оценки внутренней поверхности толстой кишки. |
| Ирригоскопия | Рентгенография толстой кишки с использованием контрастного вещества для диагностики воспалительных процессов слизистой, образования полипов, язв, для оценки строения, эластичности стенок, просвета. |
Дополнительно оценивают психологический статус пациента и отдельно — уровень тревоги и депрессии.
Большое значение имеет дифференциальная диагностика. Важно исключить воспалительные заболевания, инфекции, острые состояния, колиты, метаболические нарушения, другие заболевания. С синдромом раздраженного кишечника не связаны перечисленные ниже симптомы и состояния:
- возникновение болей по ночам;
- потеря веса;
- постоянные боли в животе при отсутствии других симптомов;
- заболевание прогрессирует, его проявления усиливаются;
- повышение температуры, лихорадка;
- наличие у родственников язвенного колита, целиакии, болезни Крона, рака толстой кишки;
- при лабораторной диагностике — выявление скрытой крови в кале, изменений в биохимических показателях крови, лейкоцитоза, повышения СОЭ, снижения уровня гемоглобина.
Это — признаки органических изменений, которые требуют углубленного обследования.
Лечение
Синдром раздраженного кишечника проявляется под влиянием комплекса факторов, и лечение должно компенсировать это и устранять основные симптомы. Для успешной терапии важно сотрудничество между врачом и пациентом, участие больного в лечении, его мотивация для преодоления и психоэмоциональных, и физиологических проблем. Для лечения может использоваться психотерапия, диетотерапия, лекарственные препараты. Врач выбирает методы лечения, учитывая, какие факторы в большей степени влияют на проявления синдрома. Также учитывают особенности здоровья пациента, длительность заболевания, то, как именно проявляется синдром.
Лекарственные препараты
Лекарства выбирают по набору симптомов:
- при диарее назначают обволакивающие, вяжущие и снижающие кишечную моторику лекарства, нормализующие перистальтику;
- при запорах используют слабительные с растительным составом, солевые растворы осмотического действия, другие препараты, усиливающие перистальтику;
- при метеоризме используют прокинетики, спазмолитики для нормализации перистальтики;
- для снятия болевого синдрома назначают спазмолитики.
При выраженных эмоциональных расстройствах (тревожность или возбудимость, неврастения, депрессия), дополнительно могут назначать антидепрессанты или седативные препараты.
Важно! Назначать лекарственные средства, давать рекомендации по их приему, устанавливать дозировки может только врач после подтверждения диагноза. Самолечение может быть опасным, ухудшать самочувствие, затруднять диагностику.
Психотерапия
Если появление симптомов синдрома раздраженного кишечника связано со стрессом, эмоциональным напряжением, тревожностью, помочь в решении проблемы может психотерапия. Чаще других применяют когнитивно-поведенческую терапию. Обычно это — краткосрочное лечение, которое помогает корректировать поведение, эмоциональный отклик, мысли, существующие установки. Реже может использоваться гипносуггестивная терапия, нейролингвистическое программирование или другие терапевтические методики.
Важно! Прежде, чем обращаться к психотерапевту, нужно пройти обследование у терапевта или гастроэнтеролога. Необходимо убедиться в том, что возникающие симптомы связаны именно с синдромом раздраженного кишечника, а не с другими заболеваниями.
Диета
При синдроме раздраженного кишечника пациентам рекомендуют соблюдать принципы здорового питания:
- рацион должен быть сбалансированным;
- лучше есть небольшими порциями, не торопясь;
- при вздутии живота исключают продукты, провоцирующие метеоризм (бобовые, капусту, другие продукты с высоким содержанием ферментируемой клетчатки);
- снижают потребление подсластителей, сахара, фруктозы, чтобы уменьшить риск диареи и метеоризма;
- для борьбы с запорами используют содержащие пищевые волокна пищевые добавки.
При построении плана питания для уменьшения симптомов синдрома раздраженного кишечника могут использоваться готовые диеты. Чаще других рекомендуют диету Low-FODMAP. Это — рацион из продуктов, содержащих минимум FODMAP-веществ (т.н. короткоцепочечных углеводов). К таким веществам относят:
- олигосахариды (содержатся в ржи, пшенице, бобовых, соевых продуктах, чесноке, луке);
- дисахариды (содержатся в молочных продуктах);
- моносахариды (фруктоза);
- полиолы (содержатся в сливах, персиках, грибах, цветной капусте).
Исключение продуктов, содержащих FODMAP-вещества, может уменьшать диарею и метеоризм, но такая диета эффективна не для всех пациентов. Если ее использование не дает результата, нужно отказаться от нее. Также для уменьшения проявлений синдрома раздраженного кишечника может использоваться безглютеновая диета. Формировать подходящий рацион лучше вместе с врачом после обследования.
 Рисунок 1. Пример таблицы продуктов по FODMAP-диете. Источник: medicalnewstoday.com
Рисунок 1. Пример таблицы продуктов по FODMAP-диете. Источник: medicalnewstoday.com
Прогноз
При синдроме раздраженного кишечника прогноз является благоприятным: состояние пациента не ухудшается, а при правильном лечении симптомы можно контролировать или полностью убирать. При легкой форме синдрома обычно достаточно постановки диагноза, консультации, формирования рекомендаций по питанию и назначения препаратов для приема при появлении симптомов. Если состояние длится долго, является средним или тяжелым, назначают комплексное лечение. Пациента направляют к гастроэнтерологу, психотерапевту и альгологу (специалист по лечению боли). Обычно при соблюдении рекомендаций врачей состояние удается быстро улучшить.
Профилактика
Меры профилактики помогают уменьшить проявления синдрома раздраженного кишечника, лучше контролировать его, избегать боли и других симптомов.
Для профилактики врач может назначить соблюдение диеты: сбалансированное, умеренное питание. В рационе не должно быть продуктов, способных провоцировать диарею или запоры, метеоризм, абдоминальные боли. Желательно употреблять как можно меньше алкоголя, газированных, содержащих кофеин или сахарозаменители напитков, есть меньше соленого, острого, жареного. Потреблять пищу лучше небольшими порциями, через равные промежутки времени. Если синдром сопровождается запорами, лучше пить больше чистой воды.
Важно заботиться о собственном психологическом состоянии, сохранять эмоциональное равновесие. Нужно учиться контролировать эмоциональные реакции, осваивать методы релаксации. Чтобы снизить уровень стресса, соблюдают режим дня, контролируют уровень нагрузок, следят, чтобы отдых был достаточным. Хобби, занятия творчеством, увлечения помогают снижать эмоциональное напряжение и уменьшают риск появления синдрома.
Физические упражнения
Для профилактики синдрома раздраженного кишечника эффективны физические упражнения, занятия спортом. Нагрузки должны быть умеренными, посильными. Это может быть ходьба, плавание, гимнастика, йога, цигун, другие виды тренировок.
Влияние физической активности на состояние здоровья пациента с синдромом раздраженного кишечника:
- занятия спортом снимают психическое напряжение, помогают противостоять стрессу, улучшают эмоциональное состояние;
- в сочетании с диетой физические нагрузки нормализуют вес, улучшают общее самочувствие, защищают от недомоганий;
- формирование мышечного корсета в области брюшного пресса может корректировать перистальтику.
Рекомендации по физиче?
