Ноющие боли внизу живота справа у женщины почти в области паха

Болезненность в нижней части живота может возникать при заболевании одного из органов малого таза. Многие женщины обращаются за консультацией к гинекологу, считая, что причиной является именно инфицирование либо воспаление половых органов. Вызвать данный симптом могут различные патологии, не принадлежащие к гинекологии. Существует несколько видов боли. Рассмотрим подробнее, почему болит низ живота справа у женщины.
Основные причины боли внизу живота
Боль в нижней части живота различной локализации появляется из-за естественных физиологических процессов в организме.

Спровоцировать ее могут такие нарушения:
- заболевания матки и яичников: эндометриоз, миома, аднекситы, кисты и апоплексия яичника и другие;
- ношение тесно облегающей одежды и нижнего белья, сдавливающего живот;
- патологии мочевыделительной системы, кишечника, желудка, почек: при цистите, пиелонефрите, холецистите, воспалении мочеточника;
- состояния, требующие срочного хирургического вмешательства, при воспалении аппендикса;
- инородные тела в матке: в частности врастание спирали, а также воспаления вследствие неправильного ее использования;
- патологии беременности: отслойка плаценты, замерший эмбрион и выкидыш в ходу, внематочная беременность, последствия аборта или хирургического вмешательства.
Чаще всего неприятные ощущения появляются при повышенном газообразовании, дисфункции кишечника, тонусе мышц и связок в период беременности. Боль может охватывать весь низ либо точечно сосредотачиваться в одном боку. Многие не представляют, что это может быть.
Разновидности болевых ощущений
Определить причину можно по характеру болевых ощущений и дополнительным симптомам, а также по клинике в динамике. Постановку диагноза выполняют после осмотра специалистом, сдачи анализов и аппаратной диагностики, чтобы определить, почему болит низ живота справа у женщины.
Боли возникают при таких состояниях:
- кровотечение, не являющееся менструацией, в сочетании с тупой болью является признаком воспалительных процессов половой системы;
- об инфекционной природе свидетельствует появление температуры и патологических выделений из влагалища;
- при болезнях желудка и кишечника дополнительно появляется тошнота, рвота, может подняться температура, отсутствует аппетит;
- сильная боль в правом боку различной интенсивности, она то нарастает, то стихает, является признаком аппендицита.
Заболевание может иметь хроническое течение либо острый характер. На это указывает длительность боли, периодичность.
Об обострении хронических болезней свидетельствует острый болевой синдром, который не прекращается в течение нескольких часов.
Боли при аппендиците и болезнях почек
При аппендиците болевой синдром может локализоваться в подвздошной области, а также отдавать в бок. На первых этапах болезни он появляется в эпигастральной области, смещается вправо, может отдавать в спину и другие части брюшной полости.
Ощущения бывают разные: рези, тупая или ноющая боль. Они сопровождаются ухудшением самочувствия, ознобом, тошнотой. Ощущения можно спутать с состоянием при аднексите и воспалении мочевого пузыря.
Заподозрить аппендицит можно, сделав тест. При постукивании по подвздошной кости возникает болезненность справа, которая никогда не переходит на левый бок. Она усиливается при пальпации в точке возникновения и при покашливании. Если лечь на правый бок, согнув ноги в коленях, становится легче. При перемещении на левую сторону боль усиливается.

При болезнях почек возникают острые боли, которые отдают в спину. Они напоминают прострел, ноющие ощущения. Может появляться задержка мочи вплоть до анурии, возникают отеки, одышка, рези при мочеиспускании, повышаться давление. При опущении правой почки болит в боку со стороны патологической почки при ходьбе и движениях.
Болезни репродуктивной системы
Воспалительный процесс сопровождается температурой и болезненностью. При аднексите она ощущается внизу живота, смещаясь к боку. При сальпингоофорите она постоянная, имеет ноющий характер. Лечение проводится только после обследования. Назначаются антибиотики.
При эндометриозе может поражаться не только тело матки, но и придатки, а также пространство позади шейки. Чаще всего болезненность проявляется перед менструацией и во время нее.
В зависимости от стадии заболевания интенсивность и характер ощущений может меняться. Боль может отдавать в пах или лобок.
При спаечном процессе интенсивность боли усиливается.
Беременность и осложнения
Тянущие боли при беременности на раннем сроке встречаются часто. Причиной является постепенное увеличение матки и тонус мускулатуры. Провоцировать их могут также повышенные нагрузки, когда будущая мамочка много времени проводит на ногах.

Боли не опасны, но игнорировать их нельзя. Если болезненность не сопровождается дополнительными симптомами, она не требует лечения. Достаточно просто снизить физическую нагрузку и расслабиться. Если же они усилились, стали похожими на схватки, за медицинской помощью необходимо обратиться незамедлительно.
При отслоении плаценты болезненность сопровождается мажущими выделениями. При угрозе выкидыша она интенсивная, кровяных выделений может не быть. Кровотечение появляется, когда выкидыш в ходу.
При патологиях беременности боль часто отдает в задний проход.
Периодические тренировочные схватки на поздних сроках представляют собой безболезненные напряжения стенок матки. Это обычный физиологический процесс, не требующий медикаментозного лечения. Если он сопровождается любым болевым синдромом, следует обратиться к врачу.
Миома матки
Миома вызывает боль, когда достигает большого размера. Неприятные ощущения возникают из-за давления опухоли на другие органы. Если происходит отторжение узла, появляются резкие боли, напоминающие схватки. Появляется кровотечение. Лечение заключается в удалении опухоли.
Киста яичника
При кисте острая боль свидетельствует о разрыве ее оболочки, либо перекручивании плавающей ножки. Данное состояние нуждается в экстренном лечении. Перекручивание происходит при активном занятии спортом, падении, резких движениях. Данное состояние сопровождается тянущей болью в боку со стороны пораженного яичника.
При полном перекручивании ножки происходит отмирание тканей из-за оттока крови. Появляются острые боли в виде схваток. Повышается температура, наступает интоксикация организма.
Необходимо срочное хирургическое вмешательство.
Апоплексия яичника
Апоплексия появляется в период овуляции, когда в яичнике разрывается фолликул. При этом повреждаются стенки сосудов, происходит кровоизлияние в брюшную полость. Возникает заболевание вследствие травматического полового акта, патологии сосудов, длительных воспалительных процессов, поднятия тяжестей, травм живота. Острая боль в боку сопровождается снижением давления, бледностью кожи. Возможен обморок.
Апоплексия опасна для жизни и требует обращения к врачу.
Альгодисминорея

Данное заболевание свойственно молодому организму в период полового созревания. Оно проявляется как боли перед началом менструации. Болезненность требует тщательной диагностики. Она свидетельствует также о загибе матки, эндометрите, воспалительных процессах репродуктивной системы, предменструальном синдроме.
Боли в период между менструациями
Дискомфорт в середине цикла встречается у 10% женщин. Он проявляется как колючие боли со стороны яичника, участвующего в овуляции. Болевой синдром возникает в момент выхода яйцеклетки из яичника. Он ощущается не более 2 суток.
Выделения становятся гуще, похожи на стекло. Допускаются незначительные вкрапления крови. Снять дискомфорт можно спазмолитиками при условии, что беременность не планируется.
Боль после секса
Болевые ощущения появляются вследствие отека тканей, возникшего из-за быстрого прилива крови после полового акта. Сокращение матки и стенок влагалища в этот момент не происходит. Интенсивные движения партнера становятся причиной травм слизистых оболочек.
Воспалительные заболевания, наличие спаек, эндометрита, опухолей и прочих патологий усугубляют дискомфорт.
Резкие боли в нижней части живота свидетельствуют об острых и хронических заболеваниях половой системы.
Тянущие и ноющие – физиологические процессы в организме, возникающие периодически по определенным дням.
Боль, отдающая в ногу
Болезненность внизу живота, которая отдает в ногу, является симптомом остеохондроза. При защемлении нервного отростка нарушается осанка, что приводит к сбоям в работе органов и систем. Боль может возникать в спине, в паху с импульсами в ногу.
При паховой и бедренной грыже острая боль возникает при движениях и сильном кашле. При пальпации в паху прощупывается образование округлой формы. Защемление грыжи дополнительно сопровождается слабостью, тошнотой, головокружением, может подыматься либо падать давление. К врачу обращаются незамедлительно.
Что делать при боли внизу живота справа
Боли в правом боку в нижней части живота могут быть причиной серьезной болезни, требующей экстренного лечения. Не стоит медлить с визитом в поликлинику. Нелеченые патологии приводят к осложнениям с тяжелыми последствиями. При постановке диагноза врач назначает:
- общие анализы крови и мочи;
- мазки из цервикального канала и влагалища;
- УЗИ органов малого таза, почек и печени;
- КТГ и ЭКГ, а также другие виды исследований.
Врач выяснит, почему болит низ живота справа у женщины, подскажет, как лечить. В процессе лечения следует придерживаться рекомендаций и соблюдать режимные моменты. Самолечение маскирует симптомы, что через некоторое время приводит к осложнениям. Следует помнить, что несвоевременное обращение к гинекологу при заболеваниях репродуктивной системы часто приводит к бесплодию.
Источник
Боль в паху у женщины носит различный характер, может быть кратковременной и хронической. В этом месте проходят крупные сосуды, находятся суставы, внутренние органы, которые порой подвергаются инфекционным и воспалительным процессам. Поэтому при появлении легкого дискомфорта или выраженной симптоматики необходимо выполнить развернутую диагностику. Самостоятельная терапия способна облегчить состояние, но часто провоцирует осложнения.

Основные причины боли
К провокаторам относят:
- внематочную беременность;
- перекрут либо разрыв кистозного образования;
- грыжу;
- аппендикс;
- конкременты в мочевом пузыре;
- воспаление лимфатических узлов и придатков;
- заболевания кишечника.
Нередко на болезненность в паховой области жалуются женщины, вынашивающие ребенка. Подобное состояние вызывается несколькими причинами:
- дефицитом кальция;
- усиленным тонусом мышечных тканей;
- давлением плода на органы малого таза;
- растяжением связок;
- изменением гормонального фона.
Иногда молодые и нерожавшие женщины испытывают дискомфорт перед менструальным циклом. Альгоменорея провоцируется сбоем гормонального фона и требует терапевтической коррекции, но не является опасной патологией.
Среди частых причин и несоразмерные физические нагрузки, проводящие к тянущим или ноющим болям в результате работы мышц. Но при травмировании либо растяжении симптом становится острым.

Зуд во время беременности
У будущих мам есть три наиболее распространенные причины появления зуда в паху. Более подробное рассмотрение каждой из них:
- Молочница. В этот период у женщины значительно снижен иммунитет. Поэтому самая частая причина появления данного симптома — это чрезмерное размножение молочных дрожжевых грибков (кандидоз).
- Аллергия. Во время вынашивания ребенка могут обостриться аллергические заболевания или реакции на определенные продукты питания. Причем это может произойти, даже если раньше женщина не страдала подобной патологией.
- Сахарный диабет. Еще одно нередкое явление — это сахарный диабет беременных. При этом развивается воспаление во влагалище, которое и провоцирует сильный зуд. Сопутствующие признаки — это повышенный аппетит и постоянная жажда. Этот недуг представляет угрозу как для роженицы, так и для плода.
Возможные заболевания
К основным провокаторам относятся:
- Воспаления: сальпингит, оофорит, аднексит. Одновременно с сильной пульсирующей болью отмечается общее ухудшение состояния и повышенная температура.
- Аппендицит. Чаще симптом проявляется справа, но порой отдает слева. Вначале признак отмечается в подложечковой области, но постепенно перемещается в нижнюю часть. Сопровождается приступами тошноты, рвотными позывами, диареей.
- Киста. Клиническая картина тупая, тянущая. В случае перекрута ножки либо разрыва доброкачественной опухоли становится резкой, режущей. На этом фоне возникают гипотония, лихорадочное состояние, рвота.
- Аневризма бедренной артерии. Приводит к выраженному кровотечению.
Внематочная беременность. Жгучая боль носит схваткообразный характер, может постепенно усиливаться.- Патологии кишечника: непроходимость, онкология, дивертикулит. К болезненности присоединяются нарушение дефекации, метеоризм.
- Мочекаменная болезнь. Конкремент перекрывает мочеточник, провоцируя резкие боли, которые могут продолжаться несколько суток. Кроме паха, симптом проявляется в области поясницы. В урине нередко присутствуют сгустки крови.
- Грыжа. У женщин встречается редко. При ущемлении необходимо хирургическое вмешательство.
- Воспаление лимфоузлов в паху. Клиническая картина включает уплотнение и увеличение размеров узлов.
- Поражение сустава. Чаще выявляется процесс, затрагивающий тазобедренное сочленение. Изначально колющий симптом по мере ходьбы отдает в ногу, постепенно исчезает, но при длительной пешей прогулке возобновляется. В положении сидя и лежа не беспокоит.
- Поясничный остеохондроз. Симптоматика ноющего характера.
При обращении к врачу важно точно описать, какие боли присутствуют. Это позволит быстрее поставить точный диагноз и приступить к лечению проблемы.
Жжение в паху, как признак аллергической реакции
Кожа в интимных местах довольно нежная, а потому требует особого ухода. Рекомендуется применять для гигиены половых органов специально предназначенные для подобных целей средства. Во-первых, интимное мыло или гель успокаивают раздраженную кожу, приводят к нормализации баланса микроорганизмов влагалища. Применение обычного мыла часто приводит к истощению микрофлоры и, в большинстве случаев,- к кандидозу.
Возникновение жжения в паху у женщин возможно в результате ношение узкого белья, натирающего кожу, а также при механическом повреждении внешних половых органов, злоупотребления некоторыми медицинскими препаратами.
В иных случаях появление жжения в паху у женщин свидетельствует о наличии инфекции или происходящего в организме патологического процесса. К примеру, часто жжение в паху обусловлено другими заболеваниями, такими как сахарный диабет, гепатит, гипотиреоз.
К кому обратиться и как лечить
Сначала посещают терапевта, который назначает первичное обследование. По результатам анализов предполагают причину боли и направляют женщину к узкому специалисту. Например:
- При наличии кисты показано лечиться у онколога.
- Если проблема спровоцирована инфицированием или воспалением органов репродукции, пациентку отправляют к гинекологу.
- Травмирование области паха, брюшины, тазобедренного сустава требует вмешательства травматолога.
- При подозрении на аппендикс, пациентку направляют в стационарное отделение, где лечением займется хирург.
- Боли, вызванные нарушением гормонального фона, лечит эндокринолог.
- При выявлении конкрементов в мочевом пузыре терапией занимается уролог.
- Диагностированный остеохондроз — прерогатива невропатолога.
Важно не пренебрегать симптомом. Когда отмечаются острые боли, не исчезающие 2-3 часа, желательно обратиться в «Скорую помощь».
Применяется комплексная терапия. В зависимости от причины используют следующие методы:
- Медикаментозная терапия. Назначают лекарства, устраняющие симптомы, воздействующие на провокатора патологии.
- Хирургическое вмешательство. Рекомендуют при отсутствии положительного эффекта от приема фармакологических средств, а также при угрозе летального исхода.
- Физиотерапия. Распространенные методики: УВЧ, индуктотермия, магнитотерапия.
- Рациональное питание. Снижение объема продуктов с большим содержанием жира, исключение острых приправ.

Если нет противопоказаний, полезны оптимальные физические нагрузки. Поэтому женщинам нередко назначают курс лечебной физкультуры.
Методы диагностики
Правильная оценка болевых ощущений имеет очень важное значение.
С целью выявления причин, вызывающих эти ощущения в правом паху у женщин применяются следующие методы диагностики:
- Первичный осмотр и сбор анамнеза. На первичном осмотре у специалиста проводится визуальный осмотр и опрос относительно возникших симптомов и жалоб.
- Проведение лабораторных исследований. Для определения причин возникновения болевого синдрома врач проводит следующие исследования:
- общий и биохимический анализ крови;
- общий анализ мочи;
- УЗИ малого таза;
- анализ кала на дисбактериоз;
- колоноскопию;
- мазок урогенитальный и на цитологию;
Способы обезболивания
Даже при выраженной боли врачи не рекомендуют прибегать к средствам, устраняющим симптом, так как клиническая картина «стирается» и сложнее поставить точный диагноз. Но если признак становится нестерпимым, используют:
- Ненаркотические анальгетики: Анальгин, Ибупрофен, Аспирин, Парацетамол.
- Наркотические: Фентанил, Морфий.
Данные средства чаще применяют при боли, сопровождающей воспалительный процесс с повышением температуры. Но вторая группа назначается исключительно по рекомендации врача, так как препараты вызывают привыкание.
В домашних условиях для устранения симптома лучше прибегать к спазмолитикам:
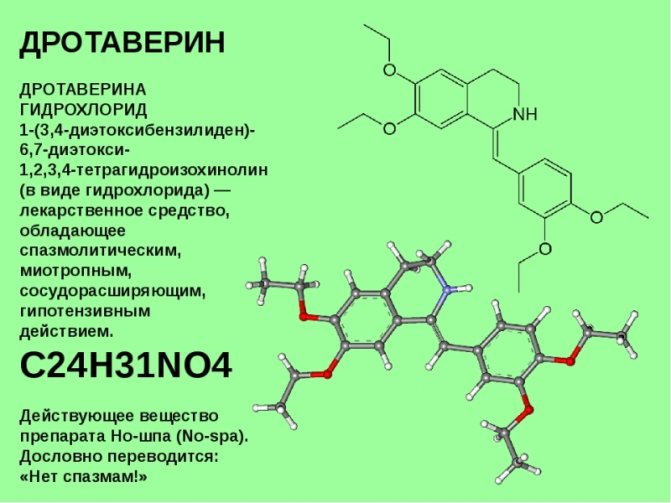
Миотропным: Дротаверину, Папаверину. Действие направлено на снижение тонуса гладкой мышечной ткани.- Нейротропным. Влияют на рецепторы нервных клеток.
Такие препараты желательно постоянно держать в домашней аптечке.
Если диагностировано заболевание, приводящее к болезненности в области паха, врач обязательно посоветует средства, быстро устраняющие симптом.
Что делать при болевых ощущениях
В первую очередь, нельзя занимается самолечением. Тревожный сигнал получен, и необходимо срочно действовать. Стоит сразу обратиться к специалисту и пройти необходимое обследование. Это может быть:
- УЗИ внутренних органов, сдача анализов крови и мочи.
- Магнитно-резонансная томография позвоночника или таза.
- Компьютерная томография пояснично-крестцового отдела.
- Рентгенография суставов и нижнего отдела позвоночника.
После проведения тщательной диагностики и осмотра врач сможет назначить эффективное лечение.
Основные группы лекарственных препаратов: противовоспалительные средства, анальгетики, купирующие боль, антибиотики при поражении внутренних органов. При нарушении опорно-двигательного аппарата: хондропротекторы, мази наружного применения, массаж, физиопроцедуры, лечебная физкультура.
Самостоятельный прием медицинских препаратов может только усугубить ситуацию и вызвать массу побочных эффектов. Поэтому при болевых ощущениях в спине нужно незамедлительно обращаться к специалистам.
Дополнительная полезная информация:
- Мои бесплатные книги, видео и мастер-классы
- Мои программы упражнений и видео-курсы
- Мои печатные книги (доступны в крупных интернет-магазинах)
- Бесплатный онлайн-марафон «Как спасти лицо от старости»
Больше полезных материалов смотрите в моих социальных сетях:
YouTube | Вконтакте | Яндекс.Дзен | Instagram | Telegram | Facebook
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек и поделитесь этим материалом с Вашими друзьями
Профилактические меры
Чтобы избежать появления боли в области брюшной полости, не стоит пренебрегать мерами, снижающими риски:
- Необходимо придерживаться здорового образа жизни: выполнять пешие прогулки, отказаться от спиртного, курения, жирной пищи.
- Важно употреблять больше воды, которая вымывает из организма токсины и шлаки, инфекционные агенты. Показано употреблять до 2 л на протяжении суток.
- Периодическая диагностика с целью профилактики позволит выявить патологию на начальном этапе развития.
- Приверженцам спорта стоит внимательнее относиться к нагрузкам. Например, избежать растяжения мышечных тканей, разрыва паховой грыжи поможет ношение во время тренировок специального бандажа.
Стоит внимательно относиться к состоянию кожи. Проблемы внутренних органов нередко вызывают сыпь, покраснение покровов. При их появлении следует не тянуть с профилактическим осмотром.
Жжение в паху у женщин – признак инфекции
Жжение в области половых губ и влагалища может говорить о наличии практически любой инфекции, передаваемой половым путем, например трихомониаза, хламидиоза, генитального герпеса, уреаплазмоза и пр. Естественно, только лечение причины, а именно заболевания, а не устранение тревожного симптома, может иметь положительный результат. Вообще, при первичных признаках какого-либо заболевания, следует обратиться к венерологу.
Изменение количества полезных микроорганизмов некоторых видов во влагалище может привести к развитию заболеваний. Так, увеличение числа грибка кандида вызывает молочницу, а значительное увеличение бактерии гарднеррела – способствует бактериальному вагинозу. Для этих заболеваний характерно появлением зуда и жжения в области гениталий. К тому же, после водных процедур симптом только усиливается.
Лечение большинства половых инфекций следует проводить только после тщательного обследования у врача, поскольку симптом может также являться признаком не только одного, но и двух заболеваний одновременно, выявить которые можно лишь при помощи анализов.

Боль в паху у женщин на сегодняшний день можно считать весьма частым явлением. Вызывать ее может ряд причин, о которых мы можем даже не догадываться. Нередко встречаются случаи, когда боль передается из другой области, не относящейся к паху вовсе.
Источник
