Обильные выделения и боль внизу живота после родов

Послеродовый период характеризуется появлением лактации, болью в животе. При этом очень важно следить за выделениями после родов, а именно их характером, количеством, цветом. Это поможет избежать осложнений послеродового периода.
По какой причине появляются выделения после родов
Во время родов матка сильно сокращается, выталкивает ребенка. После рождения малыша, выходит послед или плацента. В месте ее прикрепления остается большое количество зияющих сосудов. Матка максимально сокращается в первые часы после рождения малыша, но остается в увеличенном состоянии еще несколько недель.
Наличие открытых сосудов провоцирует выделения из влагалища. После рождения ребенка их называют лохиями. Вначале они обильные, а затем уменьшаются в количестве, изменяют свой цвет.
Чтобы увеличить интенсивность сокращений маточного органа, сразу после родов ставят катетер в мочеиспускательный канал для опорожнения мочевого пузыря. Это делается для уменьшения давления на матку.
В первые часы после рождения малыша очень большой риск развития маточного кровотечения. Роженицу оставляют еще на 2 часа в родильном зале, чтобы понаблюдать за ее состоянием. Такие мероприятия позволяют своевременно оказать помощь, купировать кровотечение. Если осложнений нет, состояние женщины удовлетворительное, через 2 часа ее переводят с ребенком в послеродовую палату.
Какие должны быть выделения после родов у здоровой женщины
Лохии имеют в своем составе кровь, плазму, сгустки, сформированные из внутренней оболочки маточного органа, слизистые образования. Объем крови, потерянной сразу после родов, не должен превышать 1,5 л.
Далее матка сокращается, что приводит к уменьшению количества выделений. В первые дни отделяемое кровянистое. У пациенток активно выходит кровь, кровяные сгустки, образованные из частиц слизистой маточного органа, плодных оболочек.
Через несколько суток кровянистые выделения сменяются более темным отделяемым, которое напоминает менструальное кровотечение. Объем лохий больше, чем при менструации. Такой характер отделяемого говорит о хорошей сократимости матки и очищении ее от остатков слизистой и плаценты.
Нормальные сокращения матки обеспечивают хорошее выведение остатков плаценты.
Через неделю выделения становятся светло-желтыми. Они уже не такие обильные. В их составе появляется слизь. Возможна смена желтоватого цвета отделяемого коричневатым. Это норма. Выделения свидетельствуют о хорошем свертывании крови и сократительной активности маточного органа. Коричневые и светлые желтоватые выделения сохраняются на протяжении недели.
На 3 неделе после родов отделяемое становится светло-желтым или желтовато-белым. Допускаются примеси крови, которые сохраняются до 30-40 суток после рождения ребенка.
Неприятного запаха выделения не имеют. На первой неделе они пахнут кровью. По прошествии нескольких дней отделяемое приобретает прелый запах.
Сколько идут
Выделения появляются сразу после родов и длятся на протяжении 6-ти недель. Возможно незначительное уменьшение или увеличение срока отхождения лохий. Интенсивность и длительность выделений зависит от следующих факторов:
- Особенностей организма, а именно скорости восстановления.
- Течения беременности.
- Особенностей родов.
- Наличия или отсутствия осложнений в послеродовом периоде.
- Вида родоразрешения: после кесарева сечения срок выделения лохий больше, чем при естественных родах.
- Кормления грудью. Чем чаще пациентка кормит малыша, тем интенсивнее сокращается матка.
Когда продолжительность выделений менее месяца или более 6-ти недель, необходимо обратиться к доктору. Врач проведет осмотр, назначит терапию или направит в стационар.
Как предупредить кровотечение
Риск большой кровопотери в первые дни остается. Если объем выделений сильно увеличился, сразу обращаются к доктору.
Существует ряд мероприятий, которые предупреждают возникновение кровопотери:
- Опорожнять мочевой пузырь каждые 2-3 часа, даже при отсутствии позывов к мочеиспусканию, так как давящий мочевой пузырь снижает сократительную активность маточного органа.
- Принимать положение лежа на животе, которое стимулирует выведение содержимого матки.
- Прикладывать емкость со льдом на низ живота для сужения сосудов, если матка плохо сокращается.
- Не поднимать тяжелого, так как нагрузки приводят к увеличению объема отделяемого.
Еще одним важным мероприятием является кормление грудью. Во время прикладывания ребенка к груди выделяется гормон окситоцин. Под его действием матка усиленно сокращается, выводя сгустки и кровь. Во время кормления пациентка чувствует боль в животе, которая сопровождается выходом крови из влагалища.
Профилактика инфекций
Кровь является питательной средой для размножения бактерий, поэтому соблюдают правила, предупреждающие инфицирование раны в полости матки.
Рекомендуются следующие мероприятия:
- Подмываться после каждого опорожнения мочевого пузыря и прямой кишки. Осуществлять гигиену наружных половых органов спереди назад. Мыть в полости влагалища нельзя.
- Принимать душ каждый день. От ванны отказаться.
- Не делать спринцевание, так как это повышает вероятность восходящей инфекции.
- В первые сутки использовать только стерильные пеленки, которые выдают в роддоме.
- Гигиенические прокладки применять со второго дня. Менять их не реже 8 раз в сутки.
- Белье использовать хлопковое.
- Не пользоваться тампонами, так как они затрудняют отхождение отделяемого, увеличивают вероятность размножения бактерий.
Эти мероприятия помогут хорошо перенести ранний послеродовый период, предупредить восходящую инфекцию.
Патологические послеродовые выделения
В норме отделяемое из влагалища после рождения малыша имеет кровянистый характер. Оно сменяется желтоватыми, коричневатыми или желтовато-белыми выделениями. Несоответствие сроков и цвета отделяемого с нормой говорит о патологии.
Виды патологических выделений у женщин, причины появления:
- Яркие желтоватые. Возникают из-за воспаления слизистой маточного органа, а именно эндометрита, воспаленных разрывов шейки и влагалища. Отмечают на 4-5 сутки.
- Зеленые. Выявляют при развитии эндометита, который спровоцирован плохой сократимостью маточного органа. При возникновении зеленых выделений пациентки отмечают боль в животе, температуру, неприятный запах.
- Коричневатые. Если выделения отмечают на протяжении более 10 суток, это наводит на эндометрит, миому матки, загиб маточного органа, плохую свертывающую способность крови. Когда у пациентки выявляют отделяемое обильного характера с коричневым оттенком, это говорит о неполной отслойке плаценты.
- Слизистые ранние. Возникают на 2-3 неделе у здоровой женщины. Ранние слизистые выделения скрывают повреждения маточного органа и влагалища. При перфорации матки отмечают обильное отхождение слизистого отделяемого.
- Кровяные, розоватые длительного характера, более 3-4 недель. Выявляют у пациенток с атонией и перерастяжением маточного органа, патологией свертывающей системы, ранним половым сношением, тяжелой физической работой. Также розоватые и кровянистые выделения через месяц и более указывают на первые месячные.
- Белые, творожистые. Возникают по причине грибкового поражения половых путей.
Если появляются патологические лохии, необходимо прийти на прием к доктору. Врач определит причину, назначит обследование и лечение.
Что делать при патологических выделениях
Если появились патологические выделения, рекомендуется сразу обращаться к доктору. Нельзя медлить, так как некоторые из них приводят к тяжелым последствиям. Если у женщины изменился характер отделяемого в роддоме, нужно сразу сказать об этом дежурной акушерке или врачу.
Когда кровяные выделения стали намного обильнее, рекомендуется сразу позвать дежурного гинеколога или лечащего врача. Это первый признак кровотечения. При возникновении сильной кровопотери после выписки из роддома, вызывают скорую помощь на дом.
При появлении желтоватых, зеленоватых или коричневатых выделений, обращаются к участковому гинекологу. Врач проведет осмотр, обследование, назначит лечение амбулаторно. При появлении риска заражения крови, эндометрита или других воспалительных заболеваний малого таза, а также обнаружения остатков плаценты в полости матки осуществляется госпитализация с последующим лечением. В некоторых случаях требуется хирургическая помощь.
Знание характера послеродовых выделений имеет большое значение. За счет этого своевременно выявляются и лечатся воспалительные заболевания, кровотечение, болезни свертывания крови и другие состояния.
Также интересно: сокращение матки после родов
Источник
 Патологию можно определить по типу боли в животе и сопутствующим симптомам
Патологию можно определить по типу боли в животе и сопутствующим симптомамПослеродовой период наполнен множеством новых ощущений. Спутниками первых дней после родов становятся боли в животе. Они могут быть вызваны различными факторами и представлять высокую степень опасности. Боль может быть связана с восстановительными процессами после родов или же свидетельствовать о развитии патологического состояния.
Почему появляются боли
Ощущать схватки после родов женщина может из-за сокращения матки. Этот процесс обусловлен выделением окситоцина. Действие гормона направлено на сокращение гладкой мускулатуры. Его концентрация в организме увеличивается сразу после родов и поддерживается на протяжении всего периода лактации. В первые 3-5 суток интенсивность сокращения матки высока, поэтому молодую маму часто беспокоят схваткообразные спазмы. Особенно ярко проявляются боли при кормлении грудью.
 На причину боли в животе так же влияет способ родоразрешения, например, после естественных происходит перестройка организма и органов, после кесарева накладываются швы, которые долго заживают и все это время болят
На причину боли в животе так же влияет способ родоразрешения, например, после естественных происходит перестройка организма и органов, после кесарева накладываются швы, которые долго заживают и все это время болят
Причинами болей внизу живота после родов также могут стать:
- Послеоперационный шов. Заживление рубца после кесарева сечения длится около 2-х месяцев. В это время возможны проявления ноющих болей
- Наполнение мочевого пузыря. Проявление болевых ощущений возможно при сдавливании матки переполненным мочевым пузырем
- Хирургическая чистка. После рождения последа в полости матки могут остаться частицы эпителия или плаценты. При таком осложнении требуется маточное выскабливание. После операции женщину могут беспокоить тянущие боли внизу живота
- Повреждение лобковой кости. Боль от повреждения не требует лечения и со временем исчезает сама
Сколько болит живот после родов
На протяжении двух недель присутствие болезненных ощущений в животе после родов считаются нормой. Процесс заживления шва после кесарева сечения занимает немного больше времени. Поэтому болевой синдром может проявляться до 3-х недель, но со снижением интенсивности. Если же по истечении недели после родов интенсивность болей нарастает, возможно развитие патологического процесса.
Признаки патологического процесса
Иногда схваткообразные боли сопровождаются другими симптомами. Их проявление свидетельствует о развитии скрытого заболевания.
Важно! Патологические боли нельзя оставлять без внимания. Это может вызвать серьезные осложнения
Эндометрит
Как после естественных родов, так и после кесарева сечения существует риск развития инфекционного осложнения – эндометрита. Он возникает при задержке частиц плаценты и плодной оболочки в матке. Наличие частиц мешает сокращению органа, что способствует развитию воспаления. Кроме нарушения сократимости матки развивается процесс гниения оставшихся частиц. Особенности воспаления эндометрия после родов:
- Болит живот как при месячных
- Температура повышается до 39 градусов
- Влагалищные выделения содержат примеси гноя
- Нарушается сердечный ритм
- Замедляется восстановление матки
Запущенный процесс может перерасти в более сложную форму и спровоцировать воспалительные заболевания околоматочной клетчатки и брюшной полости.
Симфизит
При подготовке к родовой деятельности организм вырабатывает прогестерон. Действие гормона направлено на размягчение костей таза, для облегчения родов. Под действием прогестерона расходится лонное сочленение. Если в естественный процесс вмешиваются патологические факторы, смещение превышает норму и становится причиной болевых ощущений.
При расхождении сустава отмечается резкая стреляющая боль в тазобедренной области и осложнение передвижения. Трудности возникают при попытке поднять ноги или развести их в стороны. Признаки симфизита проявляются на 2-3 сутки после родов.
Проблемы ЖКТ
Диагностировать нарушение работы кишечника можно, если белее месяца после родов болит низ живота, и возникают проблемы с опорожнением. Восстановление функций ЖКТ после родов занимает довольно длительное время.
В некоторых случаях запор обусловлен страхом женщины за швы в промежности. Вследствие длительного застоя, жидкость из кала обратно всасывается в кишечник, что еще больше усложняет дефекацию.
Застой кала в этот период сдавливает матку и провоцирует тянущую, ноющую и распирающую боль. Кроме того, нарушается отток послеродовых выделений, что мешает естественному сокращению матки. Поэтому запор следует лечить при первых проявлениях. Безопасными средствами для опорожнения кишечника считаются глицериновые свечи.
Сальпингоофорит — воспаление придатков
Сальпингоофоритом называется воспаление маточных труб и придатков. Очень часто происходит тандемное поражение органов. Реже воспаление локализуется только в маточных трубах (сальпингит) или только придатках (оофорит). Развитие заболевания провоцируют болезнетворные микроорганизмы – стафилококки, гонококки, кишечная палочка и стрептококки.
В течение заболевания выделяют острую, хроническую и латентную формы. Латентная форма протекает бессимптомно. При хронической форме выделяются периоды обострения и ремиссии. При этом симптоматика смазана. Признаки послеродового воспаления придатков ярко выражены только в острой форме.
Заболевание проявляется:
- Повышением температурных показателей
- Обильными пенистыми выделениями
- Ноющими ощущениями внизу живота
Обычно болит левый бок или правый. Реже встречается двустороннее воспаление придатков.
Нагноение швов после кесарева сечения
Некорректный послеоперационный уход или инфицирование шва запускают процесс нагноения. Наряду с высокой температурой при нагноении швов проявляются боли как при месячных. Их интенсивность выше после вторых родов, которые прошли методом кесарева сечения.
Плацентарный полип
Остатки плаценты из полости матки обычно исторгаются в виде кровотечения в первые дни после родов. Но если размеры частиц незначительны, матка может полноценно сократиться и осложнение проявится спустя 4-5 недель, что вызывает такую болезнь как плацентарный полип.
Патология не характеризуется болевыми ощущениями. Главным ее признаком является кровотечение, при котором снижается гемоглобин, появляется слабость, головокружение и нарушается сердечный ритм. Боли проявляются после присоединения инфекции, при прогрессирующем воспалении матки.
Остеохондроз
Увеличение веса при беременности и его смещение в область живота способствует изменению осанки. Если женщина не носит поддерживающий бандаж, боли будут ярко выраженными. После родоразрешения дискомфорт проходит. Но защемление нервных окончаний после родов может проявиться в виде заболевания поясничного отдела позвоночника.
Данное заболевание сопровождается многими неприятными моментами: резкой болью при ходьбе, нарушениями в пищеварительной и мочеполовой системах. Также часто спутником остеохондроза становится запор.
Перитонит
Данная патология представлена инфекционным заболеванием, которое возникает вследствие расхождения маточного шва после кесарева сечения. В результате происходит инфицирование брюшной полости. Осложнение проявляется острой болью и стремительным повышением температурных показателей.
Смещение позвонков
О травме позвоночника можно судить, если после родов без видимой причины болит поясница. Такому диагнозу больше подвержены женщины, страдающие от лишнего веса. Также нередко смещение позвонков происходят при родах с обезболиванием.
Болевые ощущения проявляются во время ходьбы или при выполнении физических упражнений. Дискомфорт внизу могут ощущаться даже спустя несколько 4-5 месяцев после родов.
Когда нужно обращаться к врачу
Если боли вызваны вследствие физиологических процессов, то к концу второй недели после родов они перестают проявляться. Матка полностью сокращается, а послеродовые швы и микротравмы затягиваются. Нарастание интенсивности неприятных ощущений и проявление других симптомов, требует немедленного медицинского диагностирования.
О патологических процессах можно судить по:
- Высокой температуре тела
- Ознобу
- Снижению аппетита
- Болям, напоминающим схватки после родов, с выделением сгустков крови
- Изменчивому характеру влагалищных выделений
- Запорам более двух дней
- Неспособности поднять ноги, лежа на кровати
- Обильному кровотечению
- Постоянным ощущениям, когда тянет низ живота
Несмотря на то, что кровотечение возникает через 1-1,5 месяца, отличить его от месячных несложно. При менструации характер кровотечения меняется, его интенсивность снижается. При патологии выделения имеют яркий цвет и постоянно усиливаются.
Если боли усиливаются и присутствуют другие симптомы. то это сигнализирует патологию, которая обязательно требует скорейшего лечения во избежания осложнений
Физиологические изменения после родов вполне естественно сопровождаются болями внизу живота. При отсутствии патологий дискомфорт исчезает через две недели. Если же болевой синдром только усиливается и клиническая картина дополняется рядом тревожных симптомов, это указывает на развитие воспалительных заболеваний. При первых проявлениях сопутствующих симптомов, следует сообщить об этом врачу и пройти медицинское обследование. Игнорирование признаков патологии приводит к развитию более сложного заболевания.
Источник
На протяжении всего периода вынашивания ребенка женский организм приспосабливался к изменяющимся условиям. Матка увеличивалась по мере роста плода, изменялось расположение внутренних органов, сдавливались сосуды и нервные сплетения.
Роды – это внезапное избавление от 4-5 кг, а иногда и значительно большего веса, а также уменьшение объема живота. Органы должны прийти в свое первоначальное состояние, поэтому можно принимать как норму то, что после родов болит низ живота. В большинстве случаев это показатель физиологического течения послеродового периода.
Когда это считать нормой

На протяжении всей беременности главным гормоном женского организма был прогестерон. Он снижал тонус матки до момента родов, подавлял секрецию пролактина. Но к дню родоразрешения его концентрация снизилась, но началась активная выработка окситоцина и пролактина. Окситоцин управляет сократимостью гладкой мускулатуры матки, но он необходим и в послеродовом периоде, а также на протяжении всего времени лактации.
Сокращения мускулатуры матки необходимо во время родов не только для раскрытия шейки и изгнания плода. После отделения плаценты маточные стенки представляют собой сплошную раневую поверхность с кровоточащими сосудами. Для гемостаза только активации свертывающей системы недостаточно. Должен произойти спазм сосудов и уменьшение их просвета. Окситоцин обеспечивает дальнейшее сокращение матки после рождения ребенка, позволяет остановиться кровотечению.
Размеры матки в послеродовом периоде уменьшаются очень быстро. Врач оценивает их ежедневно во время обхода по высоте стояния дня. Нормальными темпами сокращения считаются следующие:
- сразу после родов – на 4 см выше пупка (или 20 недель беременности);
- конец первых суток – на уровне пупка;
- на второй день – на ширину одного пальца ниже пупка;
- на 3 сутки – на 2 пальца ниже пупка;
- 4 сутки – на середине расстояния между лонным сочленением и пупком;
- на 6 сутки – до 9 см выше лобка;
- на 10 сутки – немного выступает над лоном;
- к 6-8 неделе соответствует состоянию до беременности.
Схватки во время родов очень болезненны, но и послеродовые сокращения нельзя назвать приятными. Чаще всего они связаны с кормлением грудью.
В механизме образования и выделения молока участвуют два гормона. Пролактин обеспечивает синтез молока в альвеолах. Его выведение регулируется окситоцином. Во время прикладывания ребенка к груди происходит раздражение сосков, которое стимулирует выброс окситоцина гипофизом. Гормон влияет не только на миоциты молочной железы, его стимулирующее действие распространяется и на миометрий. В первые несколько суток при каждом кормлении грудью женщина испытывает схваткообразные боли, которые напоминают таковые во время родов.
Сколько болит живот после родов?
Это физиологический процесс, он зависит от индивидуальных особенностей и скорости сокращения матки. В большинстве случаев через 2 месяца неприятные ощущения прекращаются.
Также не стоит забывать о тех, кто рожал с помощью операции кесарева сечения. В этом случае физиологическая боль внизу живота будет естественной реакцией на нарушение целостности передней брюшной стенки. Боль является послеоперационной. Но она непродолжительна. В условиях больницы для купирования болевого синдрома используют наркотические анальгетики, т.к. они обладают более выраженным анальгезирующим действием. Примерно через двое суток можно перейти на обезболивание раствором анальгина, который при небольших дозах будет безопасен для ребенка.
Признаки патологического процесса
Если после родов живот болит по естественной причине, для этого состояния не характерны дополнительные признаки. При наличии патологического процесса боль может иметь различный характер и сопровождаться изменениями со стороны общего состояния.
Эндометрит
В течение первых суток выделения из половых путей должны приобретать характер коричневых, слизистых, все меньше напоминающих кровь. Но иногда кровотечение не уменьшается, а внезапно усиливается. Одновременно появляются тянущие боли внизу живота. Дополнительными признаками являются следующие:
- повышение температуры;
- признаки интоксикации;
- гноевидные выделения из половых путей;
- признаки субинволюции матки;
- тахикардия.
Эти симптомы характерны для послеродового эндометрита. Состояние чаще всего развивается после кесарева сечения, но может быть и как результат естественных родов. Эндометрит относится к инфекционным послеродовым осложнениям и требует немедленного реагирования врача.
Причиной эндометрита и субинволюции становится нарушение сократимости, которое связано с задержкой частей плаценты или плодных оболочек. Пока они находятся в матке, она не способна нормально сокращаться, а значит, патологический процесс будет прогрессировать.
Эндометрит угрожает перейти в параметрит – воспаление околоматочной клетчатки, пельвиоперитонит – поражение тазовой части брюшины, перитонит – инфекционно-воспалительный процесс в брюшной полости. Боли в животе в этом случае будут только нарастать.
Симфизит
В отдельных случаях определить, почему низ живота продолжает болеть даже в отдаленном периоде после родов, может только рентгенолог вместе с травматологом. Причиной часто становится симфизит – расхождение костей лонного сочленения.
Предпосылки для появления этой патологии связаны с физиологическими причинами. Виноват все тот же прогестерон, а также гормон релаксин, выделяемый плацентой. Он приводит к размягчению, расхождению сустава лонного сочленения. Это необходимо, чтобы родовой канал мог максимально приспособиться под параметры плода.
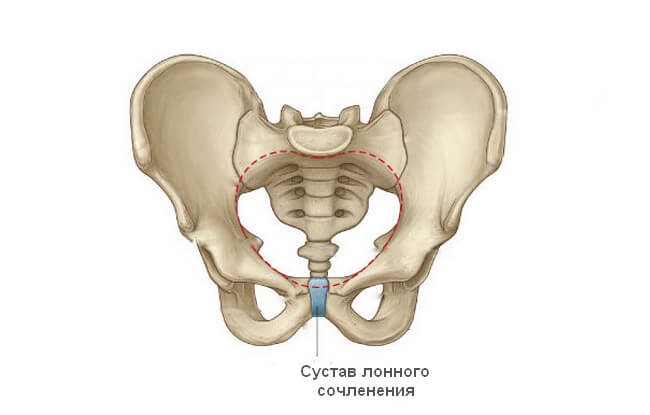
В норме расстояние между двумя костями этого сустава не превышает 1 см. Лонное сочленение относится к полуподвижным соединениям. Это значит, что допускается минимальный объем смещения его поверхностей относительно друг друга. Во время рождения ребенка сустав может расходиться на дополнительных 5-6 мм. Но иногда в дело включаются патологические процессы, тогда смещение достигает критической величины и приводит к появлению боли, локализующейся внизу живота.
Степени расхождения:
- 1 степень – расхождение 5-9 мм;
- 2 степень – 10-20 мм;
- 3 степень – более 20 мм.
Послеродовые боли, спровоцированные симфизитом, чаще всего появляются через 2-3 суток после родов. Женщина, лежа в постели, не может приподнять вверх ноги, боль доставляет ходьба. Точный диагноз можно поставить только после проведения рентгендиагностики.
Запор
Послеродовые боли в животе могут быть связаны с более банальной причиной. Кишечник после беременности и родов не всегда быстро приходит в нормальное состояние. Иногда требуется время, чтобы его завести. Но все это время кал будет накапливаться, расширять сигмовидную кишку и ампулу прямой кишки. Это сопровождается тянущей, ноющей, распирающей болью в животе, проявляющейся примерно через неделю после родоразрешения. Если своевременно не принять меры, то запор перейдет в крайнюю степень.
У некоторых женщин после родов поход в туалет связан с определенным страхом повредить имеющиеся швы на промежности или геморроидальные узлы. При этом застойные процессы в кишечнике усугубляются: жидкость из кала постепенно всасывается обратно в кишечник, он становится сухой и в большей степени может привести к повреждению нижней части кишечника.
Наличие нарушений стула вредит не только пищеварительному тракту. Это приводит к смещению или сдавлению матки, нарушает отток лохий и может привести к субинволюции.
Плацентарный полип
Задержка частей плаценты в полости матки, скорее всего, приведет к кровотечению в раннем послеродовом периоде. Но иногда небольшие части, микроскопические ворсины хориона позволяют полноценно сократиться матке, а признаки патологии появляются через продолжительное время.
Клиническая картина проявляется спустя 4-5 недель. Боль внизу живота не является характерным признаком патологии, на первое место выходят кровотечение, следствием которого является снижение гемоглобина, слабость, головокружение, тахикардия. Маточные боли после родов появляются после присоединения инфекции и развития эндометрита. Дальше клиническая картина будет развиваться по классической схеме воспаления матки.
Остеохондроз
Во время беременности у женщины изменяется осанка. Это связано с увеличением веса и его перераспределением в область живота. Если беременная не использовала специальный поддерживающий бандаж, то болевой синдром будет выраженным.
После родоразрешения не все становится сразу на свои места. Иногда за время беременности происходит сдавление нервных сплетений, а после родов это может проявиться признаками остеохондроза или неврита. Боль внизу живота будет сочетаться с иррадиацией ее в брюшную полость.
Когда нужно к врачу

Длительность периода болевых ощущений зависит от индивидуальных особенностей и скорости инволюции матки. В большинстве случаев в течение первых двух недель физиологический дискомфорт, связанный с кормлением ребенка, постепенно уменьшается. Боль появляется уже не на каждое кормление, ее интенсивность падает. Когда матка сократиться полностью, этот симптом исчезнет.
Но существуют признаки, которые говорят о возможном патологическом процессе. При их появлении не стоит затягивать с визитом к врачу:
- температура, сначала может быть небольшой, а затем повышаться до 39°С;
- нарушение общего самочувствия – слабость, непроходящая после отдыха;
- тянущая боль внизу живота, которая присутствует постоянно;
- озноб как симптом повышения температуры;
- головная боль;
- кровянистые выделения из половых путей (они могут усиливаться, изменять характер из слизистых в более жидкие, напоминающие алую кровь);
- схваткообразная боль, напоминающая спазмы, после чего выделяются сгустки крови;
- отсутствие стула более двух суток;
- неспособность оторвать пятки от постели в положении лежа;
- изменение походки на переваливающуюся, «утиную»;
- внезапное появление кровотечения через продолжительный период после выписки из роддома.
При плацентарном полипе кровотечение обычно интенсивное, начинается через месяц-два после рождения ребенка. При этом его можно дифференцировать от менструации: во время месячных ежедневно изменяется характер кровотечения, оно становится менее интенсивным. В случае плацентарного полипа выделения алого цвета и только усиливаются.
К гинекологу можно обратиться при любых изменениях, которые женщина посчитает отличными от физиологических.
Способы улучшить состояние
При наличии болевого синдрома, напоминающего боли в животе, как при месячных, необходимо установить причину этого состояния. Обязательными этапами являются осмотр врача. Он позволяет оценить размеры матки, насколько они соответствуют сроку, консистенцию, подвижность органа, распространенность болевого синдрома.
Также обязательно проводится УЗИ. С его помощью можно заметить расширенную полость матки, наличие в ней сгустков, остатков плаценты. Если причина в плацентарном полипе, будет заметно объемное образование. Воспалительный инфильтрат вокруг матки говорит в пользу развития воспалительного процесса.
Дополнительная диагностика зависит от сведений, полученных на первых двух этапах. Может потребоваться проведение гистероскопии, лапаротомии, рентгендиагностики.
Улучшить состояние женщины и уменьшить болевой синдром можно в зависимости от причин появления боли.
В послеродовом периоде использовать лекарственные препараты следует с осторожностью, большинство из них проникает в грудное молоко. Тех минимальных концентраций для небольшого веса плода может быть достаточно, чтобы вызвать побочные реакции.

Боли, связанные с естественным процессом инволюции матки не снимают с помощью спазмолитиков или нестероидных противовоспалительных средств. Схватки, напоминающие родовые являются естественным процессом, и появляются только при кормлении ребенка. Они кратковременны и не нарушают общего самочувствия. При их появлении нужно сделать несколько спокойных дыхательных движений. Постепенно эти симптомы исчезнут самостоятельно.
Субинволюция матки, которая еще не привела к появлению эндометрита, лечится с помощью удаления остатков плодного места из маточной полости. Дальнейшая тактика состоит в назначении сокращающих средств, антибиотиков для профилактики инфекции.
Если болевой синдром связан с воспалением, необходимо оценить степень тяжести и назначить соответствующее лечение. При эндометрите проводят антибиотикотерапию, что препятствует инфекционному процессу распространиться дальше, и детоксикацию с помощью внутривенного введения инфузионных растворов.
После купирования острого воспаления, для профилактики спаечного процесса, который приводит к появлению хронических тазовых болей, необходимо назначение физиопроцедур:
- магнитотерапии;
- лазеротерапии;
- диадинамических токов;
- лекарственного электрофореза.
Запор после родов необходимо лечить с помощью диеты и слабительных средств. Рекомендуются средства, которые действуют мягко в просвете кишечника. Иногда для запуска кишечника достаточно ложки касторового масла. Также применяют лактулозу, сладкую по вкусу и без неприятного запаха. Для новорожденных детей она безопасна.
Диета при запорах включает продукты, богатые клетчаткой и обладающие слабительным действием. Нужно съедать в день несколько плодов кураги или чернослива, салат из вареной свеклы или суп-свекольник. Но переусердствовать не стоит, злоупотребление послабляющей диетой приведет к выраженному ускорению перистальтики и спастическим болям в животе.
Расхождение лонного сочленения лечится долго, необходимо соблюдение постельного режима. При возможности, женщина находится не в традиционной постели, а в специальном гамаке, который помогает сближать кости таза. Для обезболивания используют нестероидные противовоспалительные средства.
Чтобы облегчить состояние, необходимо ношение бандажа, для равномерного распределения массы тела используют трость. Хорошо помогают в восстановлении кровообращения и срастания симфиза физиопроцедуры.
Многие считают, что за время вынашивания ребенка организм женщины обновляется и омолаживается. Но это мнение скорее относится к заблуждениям. В период беременности женский организм испытывает колоссальные нагрузки, он перестраивается под нужды ребенка, порой в ущерб матери. После родов ей нужен период для восстановления, который не всегда проходит безболезненно. Но следует отличать физиологически допустимую боль от признаков патологии, чтобы вовремя обратиться к врачу и не допустить развития осложнений.
Источник
