Послеоперационные боли внизу живота

Спаечная болезнь брюшной полости – это заболевание, связанное с появлением соединительнотканных тяжей между внутренними органами и листками брюшины. Патология возникает после перенесенного хирургического вмешательства, реже – на фоне воспалительных процессов. Лечение направлено на купирование негативной симптоматики и профилактику осложнений. В тяжелых ситуациях показана операция.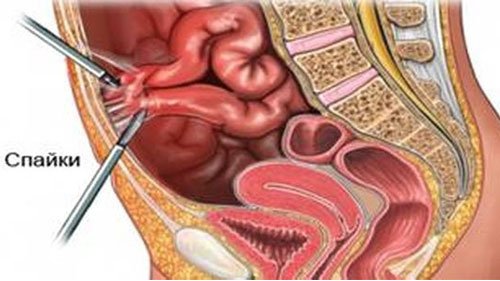
Симптомы
Симптоматика патологии зависит от локализации спаек, их распространенности и длительности болезни. В начальных стадиях патологии отмечаются только признаки поражения пищеварительного тракта. В запущенных ситуациях и при длительном течение болезни наблюдаются внекишечные проявления.
Желудочно-кишечные проявления
Выделяют четыре варианта спаечной болезни:
- Латентная форма.
- Спаечная болезнь с преобладанием болевого синдрома.
- Спаечная болезнь с преобладанием диспепсических нарушений.
- Спаечная непроходимость кишечника.
Латентная форма
Латентная форма предшествует всем остальным вариантам течения болезни. Патология не проявляет себя клинически. После истощения компенсаторных возможностей организма болезнь переходит в следующую стадию.
Спаечная болезнь с преобладанием болевого синдрома
-
 Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма.
Тупые и ноющие боли в различных отделах живота. Локализация симптоматики будет зависеть от расположения спаек, интенсивность – от выраженности процесса и индивидуальной чувствительности организма. - Усиление болей после физической нагрузки, погрешностей в питании, пищевой токсикоинфекции. Регулярное воздействие негативных факторов перегружает пищеварительный тракт, исчерпывает его компенсаторные возможности и ведет к развитию кишечной непроходимости.
- Умеренные диспепсические явления: тошнота, изжога, нарушение стула.
Спаечная болезнь с преобладанием диспепсических нарушений
- снижение аппетита;
- тошнота, возможна рвота;
- изжога;
- вздутие живота;
- задержка отхождения газов;
- нарушение стула (запор).
Отмечается периодическое появление схваткообразных болей в животе. Боль непостоянная и возникает на высоте диспепсических явлений.
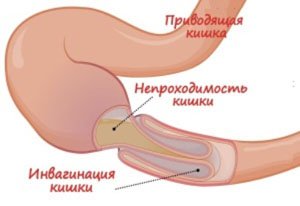
Спаечная непроходимость кишечника
-
 резкие внезапные схваткообразные боли внизу живота;
резкие внезапные схваткообразные боли внизу живота; - тошнота и рвота;
- отсутствие стула и газов;
- выраженная слабость, нарушение общего состояния.
Непроходимость кишечника возникает в результате перекрытия просвета спайками или при нарушении кровоснабжения в определенной зоне. Без лечения интоксикация нарастает, отмечается ухудшение общего состояния, потеря сознания, повышение температуры тела.
Спаечная непроходимость кишечника – явление, опасное для жизни. Требуется экстренное хирургическое вмешательство.
Внекишечные проявления
При длительном течении спаечной болезни отмечаются такие признаки:
-
 изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность;
изменение настроения: раздражительность, агрессивность, нервозность, истеричность, неуравновешенность; - нарушение функции почек и развитие отеков;
- признаки авитаминоза за счет недостаточного поступления и всасывания питательных веществ;
- сбой в работе сердечно-сосудистой системы: нарушения сердечного ритма.
Сопутствующая внекишечная симптоматика уходит после купирования основного заболевания и нормализации работы пищеварительного тракта.
Причины
-
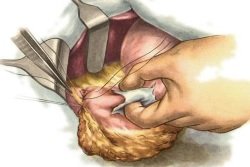 Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже.
Операции на органах брюшной полости. Риск развития спаек выше при лапаротомии (полостной операции). Большой разрез, травматизация мягких тканей, контакт брюшины с воздухом, руками хирурга и инструментом – все это ведет к развитию воспаления и появлению соединительнотканных тяжей между органами и в их просвете. После лапароскопии (малоинвазивной операции) вероятность развития такого осложнения гораздо ниже. - Воспалительные процессы в органах брюшной полости. Поражение кишечника, желчного пузыря, поджелудочной железы грозит появлением спаек.
- Пороки развития органов пищеварительного тракта. Появление дополнительных связок, фиксация и перегиб петель кишечника ведут к развитию воспаления и спаечной болезни.
- Ушибы мягких тканей живота. В результате травмы идет кровоизлияние в брюшную полость, развивается воспаление, застой крови и лимфы, и формируются спайки.
По статистике, в преобладающем большинстве случаев причиной образования спаек является перенесенное оперативное вмешательство. У женщин речь идет не только об операциях на органах брюшной полости, но и структурах малого таза. Заболевание встречается в любом возрасте.
Схема диагностики
Для выявления спаечной болезни брюшной полости применяются такие методы:
Лечение
Консервативная терапия малоэффективна в лечении спаечной болезни. Применение медикаментов оправдано только для профилактики образования спаек после перенесенной операции, при воспалении органов брюшной полости и иных состояниях. Убрать уже сформировавшиеся спайки лекарствами практически невозможно. Медикаменты назначаются в комплексной терапии заболевания и служат для снятия симптомов и облегчения состояния пациента.
Хирургическая терапия
Показания для операции:
-
 кишечная непроходимость на фоне спаечной болезни;
кишечная непроходимость на фоне спаечной болезни; - хронический болевой синдром;
- выраженные диспепсические нарушения;
- бесплодие (у женщин).
Хирургические операции при спаечной болезни сложны и многочисленны. Выбор конкретной методики будет зависеть от тяжести и распространенности процесса:
- При незначительном числе спаек проводится их постепенное иссечение и отделение от органов брюшной полости и брюшины. Операция выполняется преимущественно лапароскопическим доступом с использованием атравматичного инструмента.
- При выраженном поражении участка кишки, развитии ее перекрута и некроза показана резекция органа. Часть кишечника удаляется, оставшиеся участки сшиваются между собой. Если сопоставить петли кишечника не удается, формируется стома – искусственное отверстие, соединяющее орган с кожными покровами. Временная стома остается до восстановления жизнеспособности кишечника. Постоянная стома сохраняется на всю жизнь.
- При обширном поражении кишки и развитии непроходимости может потребоваться наложение анастомозов. Обходные пути служат для восстановления пассажа пищи и каловых масс.
Хирургические операции в 20% случаев приводят к повторному появлению спаек, поэтому важно соблюдать правила их профилактики.
Восстановление после операции
В послеоперационном периоде практикуется ранняя активизация больного. Для профилактики рецидива болезни рекомендуется вставать спустя 6 часов после лапароскопии. При полостной операции сроки будут зависеть от скорости восстановления. Избыточная физическая активность не рекомендуется. Поначалу больному достаточно встать с постели, дойти до туалета и обратно. Далее объем движений постепенно расширяется.
Препараты
Для профилактики осложнений в послеоперационном периоде назначаются:
-
 Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек.
Ферментные препараты, способствующие расщеплению вновь образовавшихся тонких спаек. - Антибактериальные средства для профилактики инфекционных осложнений.
- Гемостатические препараты для остановки кровотечения (по показаниям).
- Обезболивающие и противовоспалительные средства.
- Препараты для стимуляции перистальтики кишечника.
Физиотерапия
Хороший эффект замечен при использовании методов физиотерапии:
- ультразвук;
- магнитотерапия;
- электрофорез.
Лечебная гимнастика
Приступать к тренировкам можно спустя 3 дня после лапароскопии и через 7-10 дней после лапаротомии (при отсутствии осложнений). Подборка упражнений направлена на усиление двигательной активности и стимуляцию работы мышц брюшной стенки. Уточнить схему тренировок следует у лечащего врача.
Питание
Питание – важный аспект восстановления после перенесенной операции. Общие принципы диеты включают:
-
 частое дробное питание (5-6 раз в сутки);
частое дробное питание (5-6 раз в сутки); - уменьшение объема порций;
- отказ от пищи, стимулирующей газообразование в кишечнике и выработку желудочного сока;
- соблюдение питьевого режима: рекомендуется выпивать до 1,5 литров жидкости в сутки (вода, травяные отвары, компот).
В первые сутки после операции разрешается только некрепкий бульон. На вторые сутки допускается легкая пюреобразная пища. Далее рацион постепенно расширяется за счет протертых овощей, отварного мяса, каши. В течение месяца рекомендуется придерживаться особой диеты. Список разрешенных и запрещенных продуктов представлен ниже.
| Разрешенные продукты | Запрещенные продукты |
|
|
Образ жизни
Образ жизни после операции меняется. Накладываются определенные ограничения:
- запрет на половую жизнь;
- запрет на поднятие тяжестей;
- отказ от тепловых процедур: не рекомендуется загорать на пляже, посещать солярий, сауну, принимать горячую ванну;
- запрет на прием алкоголя;
- ограничение физической нагрузки и отказ от занятий спортом.
Спустя 1 месяц после контрольного осмотра врача все запреты могут быть сняты. При развитии осложнений восстановительный период затягивается.
Возможные осложнения и прогноз для жизни
Прогноз при спаечной болезни определяется длительностью ее течения и распространенностью процесса. При своевременно оказанной помощи можно избежать развития осложнений и нормализовать течение жизни.
Отказ от лечения грозит развитием кишечной непроходимости. У женщин спаечная болезнь, распространившаяся до органов таза, является одной из ведущих причин бесплодия.
Профилактика
Рекомендации по предупреждению спаечной болезни:
-
 Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения.
Грамотное ведение операции. Практикуется отказ от полостного вмешательства, минимальный контакт с органами брюшной полости, использование атравматичного инструмента и полимерных нитей для ушивания тканей, своевременная остановка кровотечения. - Правильное ведение послеоперационного периода. Рекомендуется ранняя активизация больного, лечебная гимнастика, соблюдение диеты и прием ферментных препаратов, способствующих рассасыванию тонких спаек.
- Своевременное лечение заболеваний брюшной полости. Важно не допустить прогрессирования воспаления.
Источник
Лапароскопией органов брюшной полости является хирургическая операция, которая проводится без вскрытия, через незначительные по размеру разрезы. Вмешательство в организм производится посредством троакаров (хирургических инструментов) и специального прибора, оснащенного видеокамерой (лапароскопа).
Прерогативные аспекты лапароскопии
Лапароскопия, по большей части, применяется для операций на брюшной полости и в гинекологии. Реже в торакальной хирургии (на грудной клетке). Прерогативными аспектами операции являются:
- более короткий временной интервал проведения операции;
- минимальная травматичность тканей (мало инвазивное вмешательство);
- ускоренный режим реабилитации пациента;
- возможность использования лапароскопии, как диагностической процедуры;
- минимальный риск развития спаечных процессов;
- эстетичный вид послеоперационных шрамов.
Несмотря на то что лапароскопическая хирургия имеет ряд преимуществ перед обычной полостной операцией, как при любом хирургическом вмешательстве, у многих пациентов болит живот после лапароскопии, а также наблюдаются слабость, тошнота, снижение аппетита. Непродолжительный болевой синдром патологией не является. Если же боли беспокоят на протяжении длительного временного периода, можно предполагать наличие постоперационных осложнений.
Общие причины болезненных ощущений
Боли после лапароскопического вмешательства могут иметь разнообразный характер, локализацию и продолжительность. Это зависит от прооперированного органа, сложности операции и качества ее проведения.
Общими причинами, почему болит та или иная область тела являются:
- Травма внешних покровов, мягких тканей и внутренних органов вследствие операционных разрезов и внедрения в тело хирургического инструментария. Локализация боли соответствует месту проведения операции.
- Болезненные ощущения распирающего характера, вызванные введением углекислого газа. Данная манипуляция производится для растяжения стенок брюшной полости, чтобы внутренние органы лучше визуализировались. Боли дислоцируются не только в прооперированной области, а могут иррадиировать (отдавать) в область груди, и в плечи.;
- Нарушение пациентом постоперационного режима. После лапароскопии необходимо придерживаться диетического рациона, и ограничить физическую активность. Несоблюдение правил приводит к возникновению болевых проявлений.
- Головные боли, головокружения, дискомфортные ощущения в горле. Возникают вследствие перенесенного наркоза. Анестезия в этом случае, проводится эндотрахеально, то есть одновременно через дыхательные пути и внутривенно. Болезненные явления, как правило, носят кратковременный характер.
Как интенсивно, и сколько болит по времени послеоперационный шов, зависит от индивидуальных особенностей организма пациента и качества проведенной хирургии.

В течение двенадцати часов после операции, болевые ощущения не являются анормальным явлением
Постоперационный период без осложнений
Боли живота после лапараскопии – это нормальное явление, поскольку организм испытывает стресс от насильственного вмешательства. При нормальном исходе операции, характер болей должен выглядеть приблизительно следующим образом:
- непрерывные и интенсивные в области разрезов – в первые двенадцать часов после лапароскопии;
- слабые ноющие, иррадиирущие в верхнюю часть тела – на протяжении суток;
- дискомфортные и слабые болевые ощущения – в течение 48 часов;
- острая непродолжительная боль при совершении резких движений – во время стационарного лечения.
После лапароскопического вмешательства пациент находится на стационарном лечении от 3 до 6 дней. К концу пребывания в больнице, болевых ощущений быть не должно.
Купирование боли
Для ликвидации болевого синдрома, в условиях стационара применяются анальгетики и нестероиды и препараты с противовоспалительным действием. Данные лекарства ингибируют (блокируют) физиологически активное соединение простагландин, как источник распространения воспалительного процесса.
Анальгезирующие медикаменты назначаются с осторожностью, поскольку они оказывают негативное влияние на кроветворительный процесс в организме. При снижении болезненных ощущений анальгетики отменяют, чтобы не вызвать нежелательные побочные эффекты.
Если боли не отличаются интенсивностью и продолжительностью проявления (являются терпимыми), врачи рекомендуют отказаться от обезболивающих медикаментов. В тяжелых случаях используются наркотические алкалоиды опиума (опиаты). В ситуации, когда острая непрерывная боль преследует пациента более 12 часов, требуется ультразвуковая или иная аппаратная диагностика для установления причины, и выявления возможных осложнений.
Характерные болевые синдромы
Болезненные ощущения могут отличаться в зависимости от того, какую лапароскопическую операцию перенес пациент.
Гинекология
Наиболее распространенная операция на внутренних половых органах женщины – кистэктомия (иссечение кисты). Послеоперационные боли могут локализоваться: внизу живота, во всей брюшной полости, в прооперированной стороне живота, в области пупка. Также может болеть послеоперационный шов.
Желчный пузырь
Удаление органа (холецистэктомия) сопровождается болезненными проявлениями в правом боку, в области разреза. Боль может быть обширная, не имея конкретного сосредоточения.

Чаще болевые ощущения зависят от объема вмешательства
Желудок
Резекция части желудка (гастроэктомия) экскортируется болями всего живота, поскольку болит, обычно, сам прооперированный желудок и смежные органы.
Лапароскопия аппендицита (аппендэктомия)
Не анормальным явлением считаются интенсивные постоперационные боли справа с иррадииацией по всей брюшной полости, болезненность шва.
Ободочная кишка
При иссечении любого отдела ободочной кишки (колэктомии) может болеть место разрезов, низ живота, область прямой кишки (если операция была на этой части органа).
Непредвиденные ситуации или осложнения
Осложнения у пациентов, перенесших лапароскопическую операцию – явление редкое. Причинами побочных проявлений могут быть: неисправная аппаратура, низкая квалификация медицинского персонала, несоблюдение норм стерильности, изменение визуализации органов с трехмерного при полосной операции на двухмерное видение в окуляре.
Разновидности осложнений:
- Прежде чем ввести внутрь тела лапароскоп и хирургические троакары, делают первоначальный прокол посредством иглы Вереша. Манипуляция осуществляется вслепую. При ошибке хирурга возможно ранение смежных с оперируемым органом. Небольшое кровотечение устраняется оперативно. Если кровотечение обильное, чаще всего, врач принимает решение о переходе к лапаротомии (разрез брюшной стенки).
- У пациентов с болезнями сердца, атеросклерозом, варикозным расширением вен, имеется вероятность формирования тромбов. Чтобы избежать данной проблемы, перед операцией больному вводятся лекарства, разжижающие кровь.
- При некорректном введении углекислого газа в брюшную полость, возможно скопление пузырьков под кожей (эмфизема). Ситуация устраняется во время лапароскопии.
- Опасным осложнением является ожог внутренних органов при коагуляции (прижигании кровотечений электрическим током). Последствием сильного ожога может стать некроз (отмирание) тканей.
- При несоблюдении правил стерильности, возможно инфицирование швов. Нагноение хирургических надрезов встречается крайне редко.
- Затрудненное дыхание и нестабильное давление может возникать, как реакция на анестезию и введение газа у гипертоников, астматиков и пациентов с больным сердцем. Такая симптоматика не может длиться долго и купируется во время операции.
- При иссечении органа, пораженного онкологией, возможно поражение кожных покровов при его извлечении из брюшной полости. Возникновение такой патологии зависит от квалификации хирурга.
- Послеоперационные грыжи могут возникнуть вследствие неправильного ушивания троакальных отверстий.
Во избежание перечисленных осложнений, лапароскопия должна начинаться и заканчиваться детальным осмотром. Опытный врач не допустит негативных последствий, или сумеет вовремя купировать возникшие затруднения. При тяжелых осложнениях хирург должен быть готов в любое время перейти от лапараскопии к обычной полостной операции.

При высокой квалификации хирурга и наличии современного оборудования, операционный риск, как правило, нулевой
Помимо сильных болевых ощущений, в послеоперационный период могут возникнуть: гипертермия (повышение температуры), изменение цвета эпидермиса (кожных покровов) вокруг шрама на ярко-красный, выделение из мест надрезов крови или гноя, постоянная головная боль, кратковременные приступы потери сознания. Такое состояние является анормальным и требует незамедлительного обращения за врачебной помощью. При грамотно проведенной лапароскопии риск осложнений составляет не более 1%. Пациенту следует внимательно отнестись к выбору клиники и оценить квалификацию медицинских специалистов.
Источник
