Если межпозвоночная грыжа может болеть правый бок

На поясницу человека, даже если он не обладает избыточным весом, всегда приходится весьма большая нагрузка. Ведь прямохождение — это единственный способ передвижения человека. Наиболее часто острая боль в поясничном отделе позвоночника и проблемы ее лечения связаны с патологией глубоких мышц спины и при грыжах и протрузиях дисков.
Однако когда впервые возникает острая боль в спине, неясно, по какой причине она появилась. Боль в спине может возникнуть по поводу:
- остеохондроза и его осложнений, то есть при протрузиях и грыжах поясничного отдела позвоночника;
- стеноза позвоночного канала;
- воспаления нервных корешков, или при радикулите;
- спондилолистеза и сколиоза, когда между собой позвонки соединены под аномальными углами;
- воспалительных состояний, таких как ревматоидный артрит, туберкулез, бруцеллёз.
Наконец, причиной острой боли в пояснице может быть паравертебрально расположенная опухоль, или метастазы в область позвоночника. А если известно, что причиной является грыжа, то как болит поясница?
Симптомы боли при грыжах
Существуют маркеры, или «особые флажки», которые позволяют предположить, что боль связано именно с поражением опорно-двигательного аппарата и имеет дискогенный характер. Это следующие симптомы и признаки:
- резкая и острая боль появляется или в момент выраженной физической нагрузки, или сразу после неё;
- острая боль имеет характер электрического тока, она внезапная, простреливает в пояснице чаще всего в ногу, вплоть до голеностопного сустава;
- боль приводит к резкому ограничению подвижности в поясничном отделе позвоночника, и пациент принимает специфическую анталогическую, или противоболевую позу. В этой позе исключается малейшее движение, а дыхание становится менее глубоким;
- боль, связанная с поражением межпозвонковых дисков имеет так называемый корешковый характер. Это означает, что малейшее сотрясение поясницы, приводит к резкому усилению боли по типу прострелов, которые называются люмбаго. Это смех, кашель, чихание, попытка изменить положение тела или потужиться в туалете по большой нужде;
- позже присоединяется постоянный, ноющий компонент, связанный с реакцией глубоких мышц на появление воспалительного очага, вызванного грыжей.
Все эти симптомы ярко свидетельствуют о том, что причиной боли явилось дискогенные осложнения остеохондроза — протрузия или грыжа в поясничном отделе позвоночника, в котором эти дефекты возникают наиболее часто. Почему же появляется боль? Отчего она развивается?
Причины острой боли при грыже в поясничном отделе
Прежде всего: потерявший свою форму межпозвоночный диск источником боли не является. Диск может разорваться даже целиком. Его наружные, циркулярные фиброзные слои перестают удерживать внутреннее пульпозное ядро, которое находится под высоким давлением, а содержимое диска вываливается за его пределы. Так из протрузии формируется грыжа. Но сам диск, так же, как и любая хрящевая ткань в организме, не способен чувствовать боль. Хрящевые образования не иннервируются, поскольку в противном случае нервам пришлось бы находиться в постоянном движении, с риском попасть между дисками. По той же причине хрящи, как границы скелета, обладающие подвижностью, лишены и кровеносных сосудов.
Поэтому источником боли является другие структуры:
- первый из них — это глубокие связки, которых постоянно касается грыжевое выпячивание;
- второй компонент — это нервные корешки, которые входят в спинной мозг и выходят из него на уровне каждого сегмента, которые имеют чувствительную и двигательную порции.
Сами нервные корешки также не могут воспринимать боль. Но если они будут испытывать интенсивное сдавливание протрузией, или, тем более грыжей, то это приведет к развитию асептического воспаления.
Это воспаление будет иметь тот же самый характер, как мозоль на пятке, которая образовалась в результате постоянного натирания обувью. Постоянное механическое раздражение нервных корешков приводит к отеку, набуханию, их начинают сдавливать окружающие костные каналы и связки, и боль резко усиливается при каждом движении и сотрясении (особенно при интрафораминальных грыжах) такого отекшего нервного корешка. Именно поэтому боль и носят стреляющий и резкий характер;
- у этой боли есть ещё и постоянный, ноющий компонент, который в большей степени обусловлен реакцией окружающих мышц.
Мышца умеет реагировать на боль только одним известным способом. Это сокращение. Если боль постоянна, то мышца находится в состоянии постоянного спазма, а избыточное сокращение лишает возможности крови и отводить от мышцы вредные вещества, образовавшиеся в результате ее жизнедеятельности. Прежде всего, это молочная кислота.
Поэтому при наличии раздражающего фактора, такого как протрузия или грыжа, мышца уплотняется, и постепенно впадает в состоянии постоянного, хронического спазма. Боль стимулирует сокращение, а постоянное сокращение усиливает эту боль. Образуется замкнутый порочный круг.
Таким образом, в патогенезе острой боли в пояснице при протрузии или грыже можно выделить несколько компонентов: связки, отёк корешков и реакция мускулатуры, которая формирует ноющую боль, которая сохраняется на долгое время. Как же можно справиться с этой комплексной и многогранной болью?
Первая помощь при болевом синдроме без лекарств
Рассмотрим принципы первой помощи, которую можно осуществить без приема медикаментов и постараться избавиться от боли, а затем — лекарственные препараты, используемые в первые дни, и даже в первые часы после возникновения такой острой боли.
Внимание! Следует предостеречь от одной очень распространённой ошибки. В первый день, и тем более в первые часы, категорически запрещено любое прогревание, и особенно с применением грелок и физиотерапевтических приборов, создающих избыточное тепло. В первые сутки отёк нервных корешков и мышечной ткани только нарастает, и попытка снятия боли добавлением тепла, по законам физиологии только лишь усилить приток крови в зону воспаления, дополняя и увеличивая объем гиперемии. Лечение острой боли в пояснице в первые сутки теплом приведет только к усилению боли.
Поэтому вместо интенсивного прогревания можно наоборот, использовать охлаждение. В том случае, если у пациента нет хронических воспалительных заболеваний почек, женских половых органов, то к пояснице на короткое время (5-10 минут) несколько раз в день через плотную ткань можно приложить пузырь со льдом или какой-либо холодный предмет. Это приведет к уменьшению отёка и ослаблению болей.
Второе что следует сделать, — это попытаться иммобилизовать пациента, надев на него полужесткий корсет. Он сохранит необходимое расстояние между поясничными позвонками, и уменьшит риск возникновения острой боли.
Третий нелекарственный способ первой помощи — это применение домашних физиотерапевтических приборов, которые не греют, а отвлекают и раздражают. Это иппликаторы Ляпко и Кузнецова. Иголки и колючки, на которые ложится пациент, наоборот, позволяют перетекать объему крови из зоны воспаления в подкожную клетчатку и глубокие слои кожи. Таким образом, уменьшается болевой синдром, и пациент, во всяком случае, пока он лежит неподвижно, испытывает меньше дискомфорта. Эти простые средства позволяют облегчить до применения лекарств состояние больного.
Все остальные способы лечения острой боли в пояснице при возникновении или обострении протрузии и грыжи связаны с применением соответствующих лекарственных препаратов. Рассмотрим их подробнее.
Лекарства для купирования острой боли в спине
Это такие лекарства, как нестероидные противовоспалительные средства (НПВС), применяющиеся при острой боли внутримышечно, миорелаксанты центрального действия, использующиеся также в инъекциях, и местные препараты: гели, кремы и мази.
Наркотические анальгетики в нашей стране по поводу остеохондроза не применяются. Такие препараты назначаются при онкологической патологии, например, при развитии метастазов в позвонки. Да и в том случае иногда пациент не может получить гарантированную государством помощь. Если же врач, видя очень сильную боль, попытается в России помочь пациенту, назначив, например, Дюрогезик в виде пластыря, то его, в отличие от врача в США или Израиле, ждет не благодарность, а тюрьма.
В крайнем случае, когда диагноз ясен, подтвержден МРТ, и у пациента действительно болевой синдром связан с протрузией или грыжей, можно выполнить лечебную блокаду. Но эта манипуляция выполняется не дома, а в стационаре, или процедурном кабинете. Рассмотрим основные группы лекарственных препаратов, которые помогают снять боль в первые дни возникновения или обострения протрузии или грыжи.
НПВС: снимаем боль и воспаление
Препараты из группы НПВС, или нестероидных противовоспалительных средств, представляют собой «три кита лечения воспаления». Это снижение температуры тела, или жаропонижающее влияние, обезболивающий эффект, а также противовоспалительное действие. Жаропонижающее действие нас не интересует, ведь при протрузиях и грыжах температура тела не повышается, и парацетамол (Панадол) и прочие лекарственные препараты вроде ибупрофена (Нурофен) не нужны.
А вот борьба с болью и воспалением — это то, что нужно. Сильнее всего обезболивающий эффект из НПВС у препарата кеторолак (Кетанов), и по своей силе он приближается к действию наркотических анальгетиков. Противовоспалительный эффект, который заключается в уменьшении отёка, выражен у таких средств, как кетопрофен (Кетонал) и мелоксикам (Мовалис). Очень хорошим противовоспалительным эффектом обладает старый, препарат диклофенак (Вольтарен, Ортофен). Его можно использовать в качестве разовых инъекций, или очень коротким курсом, не дольше 3 дней.
Мы не будем подробно останавливаться на дозировках и схемах введения, поскольку это дело лечащего врача. Однако в том случае, если у пациента существует язвенная болезнь желудка или эрозивный гастрит, то препараты из группы НПВС ему противопоказаны. В крайнем случае, при наличии гастрита и язвы можно одновременно принимать эти препараты вместе с блокаторами протонного насоса, такими, как Нольпаза, Омепразол, Париет. Они предохраняют слизистую желудка от разрушающего действия НПВС.
После двух-трех дней внутримышечных инъекций обычно переходят на таблетированные формы, которые принимают также в течение нескольких дней. Совместно с этим с первого же дня начинают втирание мазей, кремов и гелей, содержащих НПВС в область поясницы. Это Фастум гель, Нурофен-гель, Долгит-крем.
Внимание! Согревающие мази с капсаицином, например, Капсикам, или Финалгон, можно применять на второй-третий день, когда уже началось затихание болей, и воспалительный отёк стал рассасываться. В первый день рекомендуется применять мази и гели с охлаждением, Дип Рилиф (ибупрофен+ментол), Бен-гей (метилсалицилат+ментол), или наносить на область поясницы охлаждающие и отвлекающие эфирные масла, например, масло мяты перечной в соотношение 1/10 с базовым маслом.
Миорелаксанты: расслабление мышц
В отличие от купирования острой и стреляющей боли, эти лекарства предназначены для того, чтобы снять постоянный и ноющий болевой компонент, вызванный избыточным спазмом мышц. Обезболить самую первую, стреляющую боль они не могут. Миорелаксантами центрального действия их назвали, поскольку они регулируют работу нейронов спинного мозга, и непосредственно на мышцу не влияют. Они обманывают её, и позволяют ей расслабиться. А это улучшает кровоток и позволяет ликвидировать продукты мышечного обмена. Самые популярные лекарственные препараты — это Мидокалм, или толперизон, и Сирдалуд, или тизанидин. Первый из них не вызывает сонливости, а вот второй лучше принимать на ночь, или вечером.
На фоне курса приема миорелаксантов, лучше не водить машину и не работать с движущимися механизмами, поскольку эти средства несколько увеличивают время мышечной реакции. Миорелаксанты ставятся также первые дни заболевания внутримышечно, но они не влияют на слизистую желудка и могут назначаться в виде курсовой терапии. В результате хронический мышечный спазм, вызванный протрузией и грыжей, разрешается, и постоянная боль в спине также уменьшается, или исчезает.
Витамины
Назначение витаминов группы B, или нейротропных витаминов, с точки зрения доказательной медицины, не влияет на продолжительность дней нетрудоспособности, и на купирование болевого синдрома. Однако в Российской Федерации врачи часто применяют их с профилактической целью. Нейротропными витаминами называются витамины B1, B12 и B6, которые принимают участие в работе центральной и периферической нервной системы. Поэтому при отеке нервных корешков они назначаются, чтобы создать избыточное депо, так сказать, на всякий случай.
Наиболее популярным препаратом, который назначается внутримышечно, является Мильгамма, который содержит все эти концентраты витаминов вместе с местным анестетикам лидокаином. Он делает укол безболезненным. После курса внутримышечных инъекций можно переходить к препарату Мильгамма композитум, это таблетированное средство.
Физиотерапия, ЛФК и массаж
Все физиотерапевтические процедуры, связанные с теплом, грязелечением, бальнеологическим воздействием, необходимо применять вне фазы обострения. Только тогда физиотерапия, лечебная физкультура и сеансы массажа будут благотворно воздействовать. Если массаж попытаться проводить в первый или второй день возникновения острой боли в спине, то он вызовет только ухудшение, поскольку мышца находится в состоянии стойкого спазма, и любое сотрясение спины вызовет жестокие приступы корешковой боли. А стандартные массажные приёмы бывают не только релаксирующими, но и тонизирующими. Проводить же один релаксирующий массаж на фоне острой боли просто не полагается. Острая боль — это противопоказание к любому виду физиотерапевтического воздействия.
Как предотвратить появление боли?
Чтобы не просто убрать, но предотвратить появление боли, нужно просто предотвратить появление грыжи. Необходимо соблюдать простые правила:
- правильно двигаться и работать над осанкой, избегать плоскостопия;
- носить тяжести только равномерно в рюкзаке на спине;
- во время подъема тяжести стараться держать груз симметрично, и ни в коем случае ни на одном плече и ни в одной руке;
- не наклоняться и не поворачиваться, находясь с тяжелым грузом;
- следить за массой тела, не допуская его превышения;
- регулярно стараться висеть на турнике или плавать, разгружая позвоночник, заниматься лечебной гимнастикой;
- после достижения определенного возраста проверять уровень кальция в крови, профилактировать остеопороз;
- зимой, и особенно при наличии гололеда нужно воздерживаться от резких движений, поскольку падения и травмы являются фактором риска возникновения протрузии и грыжи.
Таким образом, вы сможете избежать сильной боли в спине. Если же протрузия, или, тем более, грыжа у вас уже есть, и они беспокоят вас регулярно, то тогда наилучший способ — это современное малоинвазивное оперативное вмешательство.
В настоящее время они проводятся с большим успехом в Болгарии, в Чехии, и в том числе, в России. Это холодная плазменная и лазерная нуклеопластика, вапоризация, эндоскопическая микродискэктомия. В результате или профилактируется появление грыжи из протрузии, или ликвидируется само хрящевое выпячивание, и нервные корешки, мышцы и связки ничего больше не сдавливают. Только операция может привести к радикальному извлечению и улучшить качество жизни.
Источник

Локализация болей
Понять, почему появились боли в спине, которые отдают вправо, не просто. Но характер, местоположение и другие особенности болезненных ощущений могут помочь узнать, какое заболевание стало причиной их возникновения:
- Когда боль в правой стороне спины отдаёт под лопатку, то, скорее всего, человек столкнулся с неврологическими проблемами. Сигнализировать такими симптомами могут и другие болезни, например, плеврит, воспаление или рак лёгких.
- Боль разной интенсивности и дискомфорт в правой части спины, который отражается неприятными ощущениями в области рёбер, может быть признаком болезней позвоночника, патологий внутренних органов, например, печени, поджелудочной железы, желчного пузыря.
- Если болезненные ощущения возникли в пояснице справа или слева, это может говорить о том, что есть травма, грыжа или остеохондроз. Также причиной проблем в этой части спины могут стать и другие болезни. Когда болезненность не изменяет своей интенсивности при перемене позы, это может служить симптомом патологий мочеполовой системы.
- Когда дискомфорт и рези наблюдаются в правой части спины, затрагивая больше всего центр и поясницу, это может свидетельствовать о болезнях почек и мочевого пузыря, а также различных патологиях и сбоях в работе репродуктивной системы у женщин.
Если наибольшая интенсивность болей в правом боку, отдающих в спину, проявляется в утреннее время, скорее всего вы неправильно спите.
Может быть, вам не подходит подушка или же нужен другой матрас. Ноющие и тянущие боли переносятся несколько легче, а острые – сложнее.

Классификация болевых синдромов
Для постановки правильного диагноза и подбора подходящего лечения необходимо учитывать продолжительность, интенсивность и характер боли. В зависимости от этого все болевые синдромы можно условно разделить на несколько групп:
- Спазматический. Этот вид болевого синдрома обычно носит ноющий или тупой характер, увеличивает свою интенсивность при нагрузке и движениях. Обычно спазматический синдром характерен мышечным заболеваниям. Кроме того, такую боль в боку может сопровождать головная боль, отдающая в разные части спины.
- Проекционный. Причиной таких болей чаще всего становятся заболевания, связанные с неврологией. В этом случае боль отличается яркой выраженностью, разливается по всей спине или по отдельной её части, но может концентрироваться на очень маленьком участке. Характер боли – пульсирующий. Интенсивность может увеличиваться при движениях и поворотах, а также при увеличении нагрузки.
- Отражённый. Как правило, такая боль возникает при наличии травм или же патологических изменений внутренних органов. Она обычно имеет тянущий характер, проявляется не чётко и может даже на время пропадать. При прощупывании пальцами отражённая боль усиливается, как и при увеличении нагрузок на позвоночник.
- Корешковый. Такая боль, когда тело человека находится в состоянии покоя, может пропадать или изменять свою интенсивность. Обычно дискомфорт и боли в этом случае в состоянии покоя становятся тупыми, ноющими, а при движении и нагрузках они усиливаются, принимают пульсирующий или простреливающий характер. Такие боли могут отдавать в разные области спины, а также иррадиировать в ноги. Они часто являются симптомами болезней позвоночника и неврологических проблем.
- Локальный. Такая боль обычно не прекращается ни на секунду. Она усиливается при любом движении. А место, где находится очаг, можно точно определить. Человек обычно при локальном синдроме теряет свою подвижность, не может вести привычный образ жизни.
Причины возникновения
Если человек испытывает боль в правом боку, которая отдаёт в спину, ? это может быть признаком самых разных заболеваний, затрагивающих как сам позвоночник и окружающие его мягкие ткани, так и внутренние органы.
Давайте разберёмся, каковы основные причины возникновения болезненных ощущений в области спины, которые отдают вправо.
Перенапряжение мышц
Регулярное перенапряжение мышц спины приводит к нарушению обменных процессов в тканях. Причём к перенапряжению могут привести не только изнурительные тренировки в спортзале и поднятие тяжестей, но и длительное пребывание в неудобной позе. Например, долгая работа за компьютером или сидение за рулем автомобиля.
Также в группе риска появления этого симптома – строители, грузчики, офисные работники, профессиональные спортсмены и все, кто страдает от различных проблем с суставами.
Патологии позвоночника
Болезни позвоночника – ещё одна частая причина появления болей в спине. Среди наиболее распространённых патологий этой группы можно выделить дегенеративный спондилолистез, спондилоартроз, спондилёз и остеохондроз.
Боль вызывается из-за нарушения функционирования и строения межпозвоночных дисков и костной ткани, защемления нервных окончаний. Симптоматика этих патологий позвоночника очень обширна, зависит от конкретного заболевания, характера его протекания и степени сложности.
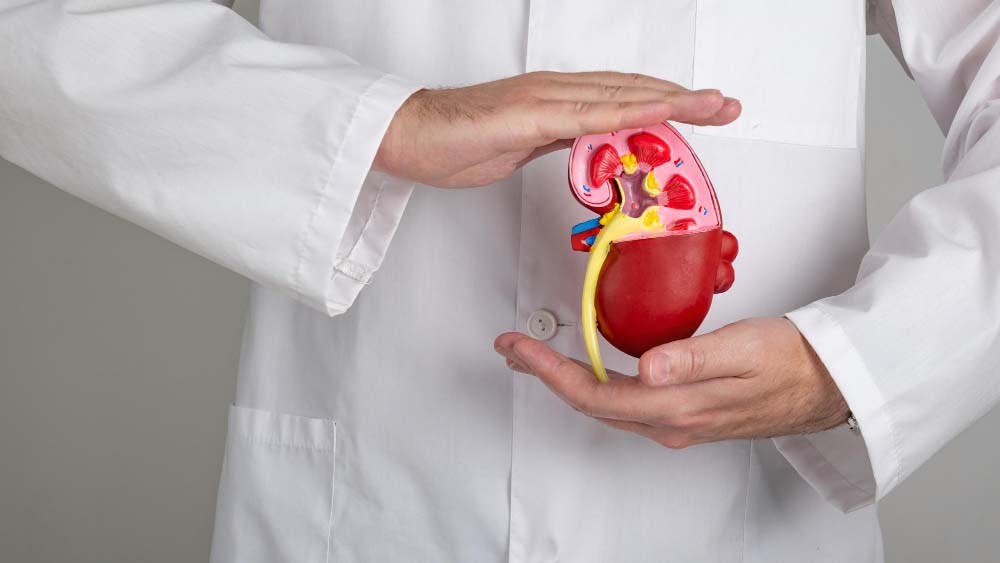
Заболевания почек
Патологические процессы в почках вызывают ноющие и колющие боли, которые усиливаются при поднятии тяжестей, физических нагрузках и мочеиспускании. Отдавать в правый бок может гидронефроз, гломерулонефрит, пиелонефрит. Многие из этих заболеваний сопровождаются и другими симптомами. Это повышение температуры тела, общая слабость, снижение или полное отсутствие аппетита, изменение цвета мочи, проблемы с пищеварением, отёчность.
Невропатология
Боль в правом боку, которая отдаёт в спину, может возникать и из-за заболеваний, имеющих неврологическую природу. Стрессы, нервные и умственные переутомления, тревожность могут спровоцировать возникновение болей в самых разных частях тела.
Нередко дискомфорт появляется именно в области спины. Кроме того, стресс провоцирует спазм и гипертонус мышц. Может развиться невралгия ? устойчивое раздражение нервной ткани, которое появляется из-за стресса, переохлаждения и ряда других причин.
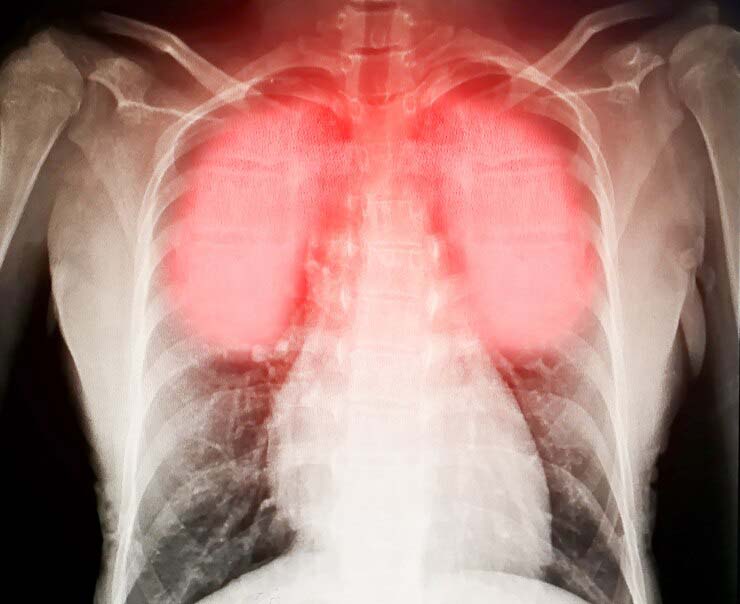
Симптомы заболеваний системы дыхания
Проблемы в работе дыхательной системы человека – одна из частых причин появления болей справа, которые отдают в спину.
ОРВИ и бронхиты, вызывающие приступы кашля, плеврит, пневмония, а также раковые опухоли – это далеко не полный перечень проблем с органами дыхания, которые способны привести к возникновению болей.
Причём интенсивность этих ощущений чаще всего большая – человек может испытывать проблемы с изменением позы и даже глубокий вдох будет вызывать сильную боль.
Локализация болезненных ощущений зависит от того, где происходит воспалительный процесс. Они усиливается при кашле, выдохе, физических нагрузках.
Помимо болей при заболеваниях органов дыхания появляются и другие симптомы: повышение температуры тела, одышка, слабость, кашель, тяжесть и чувство сдавленности в грудной клетке.
Проблемы в работе ЖКТ
Болезни желудочно-кишечного тракта также могут стать причиной появления болей в спине, отдающих в правый бок. Острый холецистит – одна из причин такой симптоматики. Развивается болезнь из-за нарушений в метаболизме и неправильного питания.
Холецистит характеризуется приступами сильной боли, которая увеличивается после приёма пищи. Также при этом заболевании возникает тошнота и рвота, привкус металла или горечи во рту, жидкий стул и повышение температуры тела.
Ещё одно заболевание, при котором возникают боли в спине, ? воспаление червеобразного отростка слепой кишки. Другими словами, это аппендицит. Состояние характеризуется сильной болью спереди и сзади справа.
Характер боли – тупой, непрекращающийся, но через некоторое время она локализуется в нижней части живота. Наблюдаются и другие симптомы: тошнота, слабость, снижение аппетита, повышение температуры тела, тахикардия, симптомы интоксикации организма при перитоните и другие признаки.

Проблемы в работе мочеполовой системы
Вызвать сильную боль в спине, отдающую в правый бок, могут и заболевания мочеполовой системы. Это болезни почек и мочевого пузыря, цистит, патологии матки и яичников, эндометриоз, патологии простаты, беременность, менструации и различные воспалительные процессы. Характер боли в каждом случае, как и её продолжительность, будет разным.
Кроме того, каждая болезнь или состояние, вызывающие появление таких ощущений, сопровождаются и другими симптомами, характерными для конкретных патологий.
Например, воспалительные процессы могут давать кроме болей ещё и высокую температуру, общую слабость, нарушение пищеварения.
Онкология
Опухоли и новообразования могут развиваться непосредственно в позвоночнике или же в окружающих его тканях и анатомических образованиях. Чаще всего опухоли такой локализации распространяются из других частей тела.
Образование постепенно увеличивается в размерах, сдавливая нервные корешки. Из-за этого может возникнуть сильная боль, которая увеличивает интенсивность при физических нагрузках и сменах положения тела.
Иногда раковые опухоли провоцируют развитие воспалительных процессов, которые сопровождаются сильными болезненными ощущениями. Но, как правило, сама по себе боль без других симптомов, не является признаком опухоли. Поставить точный диагноз может только специалист после проведения обследования.
Травмы и ушибы
Падения, ушибы и другие травмы могут стать причиной болезненных ощущений в спине. Самый распространённый вариант – падение навзничь или на бок. Иногда достаточно несколько дней для полного выздоровления, но в некоторых случаях лечение может растянуться на месяцы.
Помимо боли, которая распространяется на всю спину или затрагивает лишь небольшой участок, возможен дополнительно кашель, усиление дискомфорта при чихании, смене позы, отёчность и появление гематомы на месте ушиба.
Возможны и другие проблемы на фоне травмы: парез, нарушение функций внутренних органов, утрата чувствительности, утрата рефлексов. Симптоматика зависит от степени тяжести ушиба или травмы.
Профилактические мероприятия при отдающих болях в спине и правом боку
Специалисты утверждают, что легче предотвратить появление болей в спине, отдающих в правый бок, чем лечить уже возникшие заболевания.
Многие болезни, симптомами которых являются болезненные ощущения в этой области, например, остеохондроз, не могут быть вылечены полностью, но способны быстро прогрессировать, если вовремя не принять необходимые меры.
Среди основных рекомендаций, которые дают врачи, профилактикой возникновения болей в спине будут эффективны следующие действия:
- спать нужно только на качественном матрасе и ортопедической подушке;
- следует носить удобную обувь, которая поможет равномерно распределять нагрузку на опорно-двигательный аппарат;
- использовать специальные подушки и валики во время долгих поездок и перелётов, сидения за компьютером;
- регулярно делать перерывы при сидячей работе;
- подобрать оптимальную физическую нагрузку;
- избегать поднятия тяжестей, физического и умственного переутомления;
- снизить количество стрессов;
- сбалансировано питаться, при необходимости принимать витаминно-минеральные комплексы и другие препараты по рекомендации врача;
- предотвращать переохлаждение;
- не делать резких движений, которые могут повлечь за собой травмы;
- отказаться от курения, употребления алкоголя и других вредных привычек.
Кроме того, очень важно не пропускать профилактических осмотров у специалистов. Это поможет своевременно лечить все появившиеся патологические процессы и не допускать развития осложнений, которые могут привести к болям и другим проявлениям.
Как видите, боли в спине и правом боку могут появляться по разным причинам. И только специалист способен определить заболевание, которое спровоцировало их возникновение. Чем быстрее будет подобрано и начато подходящее лечение, тем выше шанс избежать осложнений. А способы профилактики и здоровый образ жизни помогут поддерживать хорошее самочувствие в течение долгих лет независимо от вашего возраста.

Источник
