Кардиограмма сердца если она болеет

Когда болит в области сердца, большинство людей настораживается, ведь от работы этого органа зависит полноценная жизнь человека. Многие обращаются в больницу на прием к кардиологу. Однако проведение электрокардиографии не всегда отвечает на все их вопросы. Может ли болеть у человека сердце, если кардиограмма хорошая? Почему болит сердце не один месяц?
Боли при нормальном ЭКГ
Бывает так, что у человека побаливает сердце, а ЭКГ в норме. Возникает вопрос, отчего же здоровое сердце выдает такие симптомы?
Если анализы показали хорошие результаты, вероятнее всего, речь идет о внесердечных болях. Пациенты ощущают сильный дискомфорт, а сердце при этом не имеет никакого отношения к проблеме.
Однако если врач не уверен, что с сердцем и сосудами все в порядке, он порекомендует дополнительное исследование: стресс-ЭКГ ( под физической нагрузкой) и ЭКГ по Холтеру, когда работа сердца отслеживается за сутки.
 При сомнениях в диагнозе врач порекомендует дополнительное обследование
При сомнениях в диагнозе врач порекомендует дополнительное обследование
Если сердце ноет у людей, страдающих сердечно-сосудистыми заболеваниями, и это длится не один месяц, лечащий врач может рекомендовать проведение не ЭКГ, а УЗИ и ЭхоКГ. Эти исследования показывают более полную картину состояния органа, а не только частоту и характер сокращений сердца.
Внимание! Болевые ощущения иногда возникают на фоне сильных эмоциональных переживаний. Тяжелый стресс провоцирует спазм сосудов, в том числе коронарных, что вызывает дискомфорт в груди. Однако истинную боль можно отличить от симптомов депрессивного состояния или постстрессового расстройства.
Если причины дискомфорта действительно заключаются в патологии этого органа, боль носит сжимающий или острый пронизывающий характер, сопровождается одышкой, побледнением или синеватым оттенком кожи.
Когда боль появилась просто из-за эмоциональных переживаний, она отличается ноющими ощущениями, постоянством, отсутствием приступов, покалываниями. Пациенты с внесердечными болями не могут указать точное местоположение, ощущения расплывчатые, иногда опоясывающие. Но если заболело само сердце, пациенты обычно способны точно указать локализацию боли и правильно описать ее характер.
Несердечные причины болей
Важно! Когда ультразвуковое обследование и электрокардиограмма не показывает никаких отклонений со стороны органа, но болит оно по-прежнему, стоит задуматься и пройти полное обследование. Причины могут скрываться совершенно в других органах и системах, а дискомфорт сохраняется уже не первый месяц.
 Обследование у других врачей даст возможность не упустить развитие серьезной патологии
Обследование у других врачей даст возможность не упустить развитие серьезной патологии
Причины, вызывающие болевые ощущения в области груди:
- межреберная невралгия;
- остеохондроз;
- язва желудка;
- болезни поджелудочной железы;
- расслоение аорты;
- грыжа пищевого отдела;
- камни в желчном пузыре.
Даже если ЭКГ хорошая, а сердце болит, не стоит сдаваться и опускать руки. Дело может быть просто в другом заболевании. Чтобы точно установить причину, стоит обратиться к терапевту и получить направление на дополнительные обследования. Лучше уже на начальном этапе заболевания определить патологию и избавиться от проблемы. Так можно сохранить здоровье всех внутренних органов!
Источник
Людей, которых волнует собственное здоровье обычно интересует, какие обследования необходимо пройти, чтобы знать наверняка есть проблема в сердце и сосудах или нет. Кардиологи такую позицию всегда поддерживают, потому что легче любое заболевание предотвратить, чем лечить потом тяжёлые последствия.
Начинать надо с кардиограммы (ЭКГ)
ЭКГ
Это очень простой, дешёвый и доступный способ исследования сердца, которому исполнилось уже более 120 лет. Но несмотря на солидный возраст ЭКГ актуальна сегодня и будет сохранять её всегда. С неё необходимо начинать обследования. Отсутствие патологических изменений на ЭКГ хорошая информация, но не исключает болезни сердца и сосудов. Например, ЭКГ при ишемической болезни и стенокардии в покое может быть абсолютно нормальной, но это не исключает болезнь. На ЭКГ признаки инфаркта появятся, только когда инфаркт уже разовьётся, при предынфарктном состоянии, когда есть кратковременное жжение за грудиной, на ЭКГ в 90% случаев ничего не будет видно. Например, знакомая многим ситуация: стало плохо с сердцем, пока скорая ехала, приступ прошёл, на ЭКГ-норма. Что необходимо делать? Обязательно идти к кардиологу и обследоваться.
После ЭКГ необходимо сделать УЗИ сердца (ЭХОКГ)
УЗИ сердца
Это даст дополнительную информацию о состоянии сердечной мышцы, клапанов сердца, нет ли следов перенесённого в прошлом инфаркта, нет ли увеличения или гипертрофии левого желудочка, какие размеры предсердий, сколько крови сердца выбрасывает за одно сокращение. Помимо УЗИ сердца, надо сделать УЗИ сосудов шеи( брахицефальных артерий). Эти артерии проходят поверхностно, близко к коже, поэтому врач УЗИ может увидеть их на всём протяжении, померить их толщину и увидеть холестериновые бляшки .
На УЗИ сердца бляшки в артериях сердца увидеть нельзя из-за глубокого расположения, однако, уже появляются методики визуализации бляшек в передней межжелудочковой (ПМЖА) артерии сердца, но пока это редко где делают. Бляшки в сонных артериях могут косвенно указать на бляшки в коронарных артериях, но их отсутствие не исключает бляшки в сосудах сердца. Как вы видите ни один метод не даёт 100% информации о сердце и сосудах, но совокупность этих методов в итоге поможет дать однозначный ответ.
Дополнительную информацию мы получим также при УЗИ артерий и вен нижних конечностей. Там мы также можем увидеть бляшки, тромбы или признаки воспаления. Если мы не обнаружили там патологии – это хорошо, но успокаиваться рано. Кардиологу также важно знать состояние вашей печени, почек и щитовидной железы, поэтому УЗИ этих органов надо выполнить в обязательном порядке.
Параллельно надо сдать анализы крови: клинический анализ крови, биохимический анализ крови должен включать в себя холестерин и его фракции обязательно (развёрнутая липидограмма), общий белок, калий, магний, кальций, АЛТ, АСТ, ЛДГ, КФК, МВКФК, тропонин, креатинин, билирубин, С реактивный белок. Коагулограмму и Д-димер. Натрийуретический (NTproBNP) пептид поможет точно определить есть или нет скрытая сердечная недостаточность. Гормоны щитовидной железы – ТТГ, Т3, Т4. Снижение или повышение гормонов щитовидной железы оказывают сильное влияние на здоровье сердца и сосудов. Обязателен общий анализ мочи. Кардиологу необходимо точно знать состояние не только сердца и сосудов, но и печени, почек и эндокринных органов, потому что все они прямо или косвенно влияют на сердечно-сосудистую систему. В организме всё взаимосвязано.
Обследование сердца будет неполным, если не провести мониторирование ЭКГ по Холтеру для выявления скрытых нарушений ритма и проводимости сердца. Если есть подозрение на гипертонию, дополнительно назначают СМАД-суточное мониторирование артериального давления.
Холтер + СМАД
После получения всех вышеперечисленных данных вишенкой на тортике будет обязательное назначение нагрузочного теста – велоэргометрии или тредмил – теста для оценки реакции сердечно-сосудистой системы на нагрузку, выявления возможной или скрытой ишемии миокарда. Без этого исследование дать полное заключение будет невозможно.
велоэргометрия
Но и на этом всё не заканчивается, даже если тест не выявил ишемии, но пациент находится в группе риска. Для уточнения состояния всё же потребуется провести КТ ангиографию сосудов сердца. Если в процессе нагрузки выявлена ишемия, то следующим шагом в обязательном порядке будет исследования сосудов сердца с помощью рентген-эндоваскулярных методов исследования-коронароангиографии (КАГ).
Если пациент не в группе риска и нагрузочный тест не выявил никаких отклонений, то на этом обследование можно закончить и сделать заключение о состоянии сердечно сосудистой системы. Дать рекомендации по дальнейшей профилактике. Возможно назначить какие-то лекарства. Только комплексное и всесторонне обследование может дать 100% уверенность в здоровье сердца и сосудов. Проходить такое обследование необходимо всем после 40 лет каждый год.
Подписаться на канал
_______________________________________________________________________________________
Анна кореневич. Врач кардиолог. Кандидат медицинских наук. Эксперт в области лечения, профилактики и реабилитации после инфаркта миокарда. _______________________________________________________________________________________
Записаться на консультацию по ссылке: https://www.cardioanna.ru/
Или по номеру WhatsApp: 89653073520
Вконтакте: https://vk.com/annakorenevich
Instagram : https://www.instagram.com/annacardiodoc/
YouTube: https://www.youtube.com/channel/UCZoM3lAzSuBC5Md8mOL2isg
“Как жить после инфаркта” – мой авторский бесплатный вебинар. Регистрируйся прямо сейчас и получи бонус: бесплатный 7-дневный интенсив по лечению ишемической болезни сердца:
https://mnlp.cc/mini?domain=annacardiodoc&id=9
Если вы хотите помочь развитию канала, то можете внести любую сумму:
Источник
Когда человек имеет жалобы на сердце, то поход на процедуру ЭКГ становится волнительным. Все мы боимся за свое здоровье, особенно если врач диагностирует патологии. Не все врачи способны в простой и понятной форме рассказать о возможных проблемах и способах их решения. Напуганный пациент начинает переживать и теряется. Чтобы такой ситуации не было, необходимо понимать особенности строения сердца, возможные изменения работы в его работе и патологии.
Почему на кардиограмме появляется синусовый ритм сердца?
Достаточно часто пациенту говорят, что на кардиограмме диагностирован синусовый ритм. Насколько это страшно и вредно для сердца? Чтобы ответить на вопрос, нужно понимать само значение «синусовый ритм».
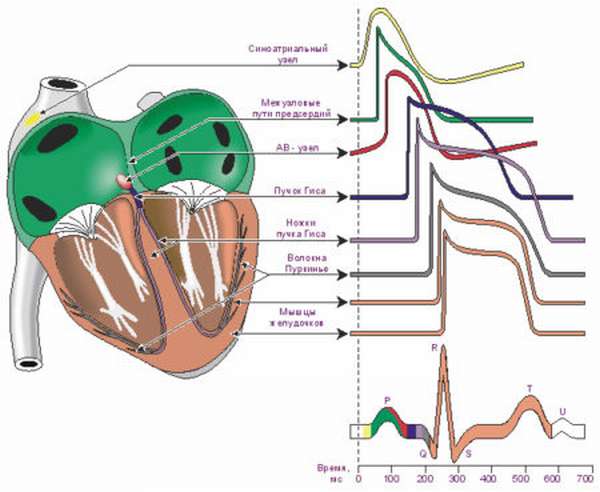
Синусовым ритмом называют колебания, которые возникают сначала в специальном узле, а потом распространяются по остальным точкам. Такими точками являются желудочки сердца и предсердия.
Важно! Чтобы результат кардиограммы был правдивым и информативным, пациенту нужно расслабиться. Он не должен чувствовать волнения или страха.
Если следовать врачебной терминологии, то синусовый ритм сердца представляет возвышенность зубца Р в комплексе QRS. Пульс в интервале 60-80 ударов в минуту. При синусовом ритме расстояние между зубцами P-P и R-R идентичны. Чтобы диагностировать такой ритм, врач учитывает:
- размер Р зубцов в каждом отдельном отведении,
- продолжительность отрезка PQ по всему периметру,
- проймы Р перед каждым QRS комплексом,
- во втором отведении выемка Р обязательно присутствует.
Анализируя эти параметры, врач делает вывод о состоянии и ритмике сердца, наличии или отсутствии синусового ритма. Если признаки синусового ритма присутствуют полностью, то возбуждение сердца происходит в правильном направлении сверху вниз. Если указанные особенности отсутствуют, то врач диагностирует наличие не синусового ритма. Источник возбуждения в таких случаях находится в предсердиях, атривентикулярном узле или желудочках. Причины появления синусового ритма дополнительно диагностируются.
Плохая кардиограмма, или в чем это проявляется?
Плохое ЭКГ чаще всего говорить о том, что сердце переживает блокаду. Блокада проявляется из-за неправильной передачи импульсов от ЦНС к сердцу. Ускоренный пульс присутствует из-за ускоренных колебаний органа.

Изменение такта получается из-за несоответствующей последовательности и частоты сжиманий сердечной мышцы. Чтобы понять, что кардиограмма плохая, необходимо учитывать следующие факторы:
- Расстояние между зубцами Р. В норме они одинаковы.
- Появление не синусового ритма (вероятность блокады).
- Частоту сердечных сокращений. Для подсчета учитывать количество клеток между R-зубцами. Норма составляет 60-90 ударов в минуту.
- Источник, который вызывает сокращение сердца и синусовый ритм. В норме он в синусовом узле. Во время диагностики врач анализирует параметры зубцов R. Наличие источника между желудочками и предсердиями говорит об отклонении от нормы.
- Продолжительность сегментов и зубцов. Параметр позволяет увидеть качество проводимости сердца в желудочках, наличие блокады в предсердиях и т. д.
- Размещение электрической оси сердца. Смещение оси является отклонением от нормы, что свидетельствует о патологиях, блокадах.
Каждый параметр кардиограммы врач обследует в комплексе, чтобы увидеть реальное состояние пациента на момент диагностики.
Может ли ЭКГ по Небу полностью заменить классическую кардиограмму?
По каким причинам ухудшается кардиограмма?
Не всегда человек в состоянии успокоиться перед процедурой. Существует «синдром белого халата», когда пациент боится врачей. Из-за страха сердечный ритм учащается, что влияет на окончательный результат.
Основными причинами, которые ухудшают показатели ЭКГ, являются:
- чрезмерное потребление алкоголя, курение, наркомания,
- тяжелая физическая работа перед снятием данных,
- стресс,
- блокады разной дислокации,
- гипертрофия сердца,
- аритмия,
- брадикардия,
- рубцевание тканей в миокарде,
- инфаркт миокарда,
- воспаления оболочек, желудочков, предсердий и т.д.
Чтобы поставить диагноз, одной электрокардиограммы мало. Кардиологи назначают диагностику с помощью ЭхоКГ, холтеровского мониторирования, УЗИ, общего анализа крови, биохимического анализа крови, иногда анализа на гормоны щитовидной железы.
Какие заболевания диагностируют с помощью ЭКГ?
Любые отклонения от нормы ЭКГ фиксирует даже на тех этапах, когда пациент не ощущает болей в области сердца. Зачастую с помощью этого метода врачи диагностируют:
- Гипертрофия предсердий и желудочков. Происходит из-за перегрузки сердечных камер, так как кровь транспортируется по сосудам неправильно. Предсердия и желудочки увеличиваются в размерах. На ЭКГ проявляется ростом зубцов R, отклонением электрической оси органа, усилением вектора возбудимости.
- Стенокардия. При заболевании пациент может длительное время не ощущать ухудшения самочувствия. На ЭКГ стенокардия отображается в виде: сегменты ST ниже изолинии, зубец Т меняет отображение.
- Аритмия. Проявляется в виде болей за грудиной, частым сердечным ритмом. На ЭКГ проявляется в виде: наличие колебаний в интервале P-Q и Q-T, зубцы R отклоняются от нормы, интервал PQ уменьшается.
- Брадикардия. Интервал между зубцами R увеличивается, участок между зубцами Q-T увеличивается, направление зубцов меняется, происходит замедление сердечного ритма.
- Перикардит. При этом сердечном заболевании начинается воспаление околосердечной сумки, что влияет на ритм органа, работу желудочков и предсердий.
Помимо указанных заболеваний ЭКГ диагностирует инфаркт миокарда, миокардит, ишемическую болезнь сердца, сердечную недостаточность.
Как улучшить показатели ЭКГ?
Плохая кардиограмма сердца что делать, чтобы улучшить результат? Когда человек замечает изменение сердечного ритма в повседневной жизни из-за стресса, то ему необходимо психологически подготовиться к процедуре. Не стоит переживать и нервничать.
Совет! Перед процедурой ЭКГ не принимать сердечных препаратов, чтобы результат был максимально достоверным и информативным.

Существует несколько простых, но действенных рекомендаций, которые способны повлиять на результат кардиограммы:
- Если диагностика профилактическая, то перед ЭКГ выспаться, не менее 8 часов.
- Отказаться от утренней тренировки, чтобы сердце было в спокойном состоянии.
- Когда процедура в утреннее время, то легко позавтракать, или отказаться от пищи. Принимать пищу за два часа до процедуры.
- Если человек пьет много воды, то за день до кардиограммы снизить объем выпиваемой жидкости.
- Отказаться от потребления алкогольных напитков, энергетиков и напитков с кофеином.
- Для лучшего крепления электродов мужчинам с повышенным ростом волос на груди можно сбрить участок, где будут крепиться электроды.
- Чтобы подготовиться психологически и меньше нервничать, лучше прийти на процедуру заблаговременно.
Это простые рекомендации, но они важны для правильного сбора информации.
Как происходит анализ?
Нормой для первого этапа анализа является проверка направления электронной оси. Анализируя вектор, медик учитывает вес желудочков и их проводимость, особенности расположения и т. д. Во время анализа обязательно учитывает горизонтальный или вертикальный вектор.
На первом этапе анализа врач устанавливает норму показателей, а потом сравнивает с полученным результатом. Норма ЧСС – 60-90 ударов в минуту, норма интервала QT 390-450 мс. Если интервал не соответствует норме, то врач диагностирует ИБС, ревматизм или атеросклероз. Если указанный интервал меньше нормы, то высока вероятность гиперкальцемии.
Если комплекс QRS, который формируется в желудочках, более 120 мс, то это отклонение от нормы. Смещение этого комплекса свидетельствует о блокаде сердца, гипертрофии правого или левого желудочка.
Загрузка…
Источник
Аритмия — одна из самых распространенных патологий сердца, которая может привести к летальному исходу. О ее лечении и профилактике мы поговорили с сердечно-сосудистым хирургом Карапетом Давтяном, руководителем аритмологического центра ФГБУ НМИЦ терапии и профилактической медицины Минздрава России.
Электрики сердца
– Карапет Владимирович, наверняка многие наши читатели даже не слышали о такой врачебной специальности, как аритмолог. В обычных районных поликлиниках таких специалистов нет. Чем занимаются аритмологи?
– На самом деле это достаточно молодая специальность, которая родилась из двух специальностей — кардиологии и кардиохирургии. Она появилась благодаря научно-техническому прогрессу, который не миновал и медицинскую сферу. Медицина в этой области шагнула настолько вперед, что обычному кардиологу или кардиохирургу сложно объять все вместе взятое. Поэтому и родилась такая специальность, как аритмология.
Аритмолог – это, образно говоря, электрик сердца. Врач, который занимается электричеством в сердце. Сердце у человека работает благодаря двум физическим законам – электрики и механики. Механикой занимаются люди, которые «ремонтируют» сосуды, клапаны сердца, а электрическими процессами в сердце занимаются аритмологи.
Аритмия является проявлением как сердечных, так и не сердечных заболеваний, вот почему еще она формируется как отдельная дисциплина. Аритмии настигают в том числе людей, у кого в жизни есть повышенный стрессовый фактор без права на отдых, беспокоит ночная бессонница, человек употребляет много алкоголя. Эти факторы могут быть провокатором аритмии. Эндокринные патологии, кишечные расстройства тоже могут привести к нарушениям ритма сердца. Аритмолог — специалист, который стоит на стыке разных специальностей, объединяет кардиологию со всеми ветками терапии и пытается найти то звено, в котором произошла электрическая поломка сердца. Само наличие аритмии не всегда означает, что надо его лечить. Зачастую достаточно бывает просто выспаться и дать организму отдохнуть от внешних раздражителей, чтобы сердце вернулось в свое прежнее русло и продолжало биться равномерно и комфортно. Аритмолог должен посмотреть и сориентировать пациента, в каком направлении он должен двигаться, чтобы тот или иной синдром или симптом, который беспокоит пациента, его покинул.
– Как человеку понять, что у него аритмия? Всегда ли есть сигналы, внешние признаки, свидетельствующие о болезни? На что следует обращать внимание?
– Специально что-то делать в этой ситуации не надо. Если у человека есть аритмия, он об этом обязательно узнает: у него поменяется образ и качество жизни. Постоянно сидеть и прислушиваться к своему пульсу не нужно, это неестественно и ни к чему хорошему не приведет.
Симптомы аритмии широко варьируют, начиная с самой страшной ситуации, когда человек теряет сознание и у него происходит клиническая смерть, и заканчивая ситуацией, когда аритмия никак себя не проявляет, но ее неожиданно обнаружил доктор, например, при диспансеризации. Аритмии часто обнаруживаются случайно, когда, например, человек приходит к офтальмологу или стоматологу. Еще чаще аритмию обнаруживает сам пациент, когда видит на тонометре неравномерно мигающую звездочку, которая является свидетельством того, что у него есть аритмия, да еще и чересчур умные сегодняшние тонометры сами могут сказать, что у вас аритмия. Это тоже является поводом обратиться к специалисту и получить консультацию.
Диагностика аритмии: ЭКГ и кардиофлешка
– ЭКГ достаточно эффективный метод диагностики аритмии?
– Если говорить об ЭКГ в момент отсутствия жалоб у пациента – она малоинформативна и не показывает зачастую предстоящую беду. Когда кардиограмма изменяется, это означает, что у пациента уже есть какое-то органическое и уже состоявшееся изменение в сердце. Мы рекомендуем пациентам фиксировать кардиограмму в момент жалобы, только тогда она будет информативна и незаменима в постановке диагноза и проведении ряда мероприятий для профилактики дальнейшего прогрессирования заболевания, либо констатации факта отсутствия какой-либо сердечной патологии. Не всегда ощущения в грудной клетке свидетельствуют о заболевании именно сердца.
Людям, у которых часто повторяются жалобы, мы советуем сделать холтеровское мониторирование. Это когда человеку вешают прибор и в течение суток, трех или семи – есть разные холтеры – прибор, как магнитофон, записывает все электрические сокращения сердца. Все это время пациент ведет дневник и описывает свое самочувствие. Это методика подходит людям, у кого жалобы бывают хотя бы раз в неделю.

Другой метод — это нагрузочные пробы. Они применяются, когда пациент жалуется, что у него во время физической нагрузки начинаются проявления аритмии. Его сажают на велосипед или ставят на беговую дорожку, в течение всей тренировки записывается электрокардиограмма, и оценивается, как выдерживает нагрузку сердце.
Если у пациента жалобы редкие, спорадические, появляются, например, раз в три месяца, то самым действенным методом является кардиофлешка. Визуально она ничем не отличается от обычной флешки, но она способна записывать электрокардиограмму. Человек всегда носит ее с собой: в момент, когда изменяется самочувствие, он прикладывает ее к грудной клетке, и она записывает сердечный ритм.
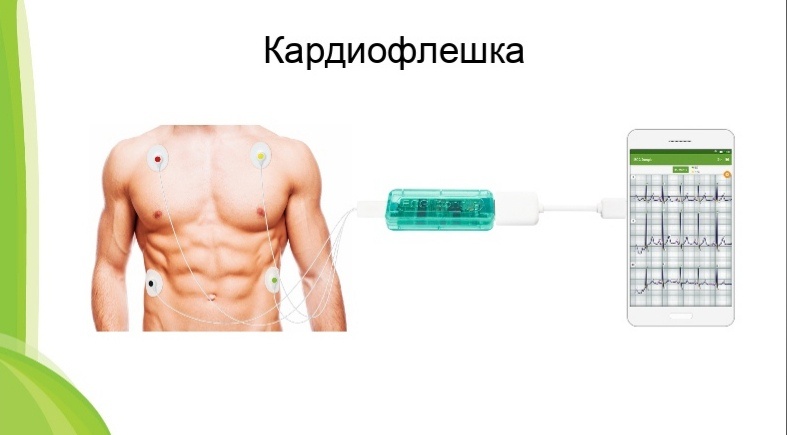
Есть так же холтермониторы – устройства, которые вживляются под кожу, их батарейки хватает на три года записи. Они применяются для людей, которые теряют сознание и не могут сами включить запись кардиофлешки.
Как видите, возможностей для диагностики аритмии сегодня много, и у любого вида жалобы можно найти конкретную причину и целевое решение проблемы. Самая главная задача зафиксировать ЭКГ в ходе жалоб!
От аритмии до смерти – два шага
– К каким последствиям приводит аритмия?
– Если говорить о самом грозном, наверняка все слышали такое понятие, как «внезапная сердечная смерть». В 80% эта внезапная смерть вызвана аритмогенными причинами. Принизить роль аритмии в здоровье и жизни человека сложно. Есть аритмии, которые не несут угрозы жизни человека здесь и сейчас, но при этом они имеют социальное значение. Например, мерцательная аритмия, или фибрилляция предсердий страшна тем, что может создавать тромбы в сердце, а они приводят к возникновению инфарктов и инсультов.
Есть аритмии, которые не могут причинить вред человеку, их может заметить только доктор. Крайне редко, но мы лечим и такие аритмии, когда они мешают карьерному росту человека, например, спортсмены, пилоты… Здесь есть социальные показания для лечения аритмии.
Но если у человека такая безобидная аритмия, и она никак не влияет на его жизнь, мы стараемся отговорить пациента от каких-то действий, в том числе приема препаратов в постоянном режиме. Он тоже имеет последствия, и об этом не надо забывать и пить таблетки пригоршнями. Часто врач-аритмолог может посоветовать выспаться, отдохнуть, отказаться от частого приема алкоголя, снизить свой вес.
– Как лечат аритмию?
– Аритмию можно лечить, начиная с доброго слова, когда мы объясняем, что у человека такой вид аритмии, который не нуждается в лечении, и заканчивая малоинвазивными и даже хирургическими вмешательствами. Спектр лечебных стратегий большой, здесь нужно к каждому пациенту найти индивидуальный подход в зависимости от его аритмии, от того, какой образ жизни он ведет, какой работой занимается, собирается ли рожать… Это зависит от многих факторов.
– Кто более подвержен аритмии — мужчины или женщины? И как профилактировать это заболевание?
– Мужчины больше подвержены ишемической болезни, а аритмия — это участь женской популяции. К сожалению, все гормональные кризы, которые происходят в организме, влияют на проводящую систему и на электрические качества сердца. В связи с тем, что у женщин таких кризов больше, они больше болеют электрическими заболеваниями сердца.
Большую роль в заболевании аритмией также играет гипертоническая болезнь. Третий фактор — это те стрессовые ситуации, которые нас окружают, и их невозможно избежать. К сожалению, со слов «Доктор, у меня был большой стресс в жизни» начинается почти каждый прием аритмолога. Совершенно точно нужно прекратить хронический прием алкоголя. Он очень сильно бьет по сердцу в виде аритмий и ослабления сердечной мышцы, уже не говоря о других органах и системах.
– Ваше отделение специализируется на лечении аритмии, его можно назвать уникальным — в России таких больше нет. Расскажите о ваших возможностях.
– В нашем учреждении это направление зародилось совершенно недавно в 2012 году. Когда мы создавали его, у нас собрались специалисты из разных ведущих учреждений, была создана большая мультидисциплинарная команда, которая занимается комплексным подходом к лечению аритмии. Наша команда, которая включает в себя эндокринологов, сомнологов, вегетологов, диетологов, профилактологов, в состоянии комплексно оценить пациента, решение о схеме лечения в сложных ситуациях принимается путем консилиума, который выбирает оптимальный вариант.
По стране аритмолгических стационаров не мало, но единичные из них могут похвастаться наличием мультидисциплинарной команды.
– Как к вам попасть на прием? Это можно сделать только платно или есть возможность использовать полис ОМС?
– На нашем сайте есть телефон колл-центра (8 (495) 790-71-72), через который можно записаться на консультацию к специалисту. При наличии соответствующего направления с места жительства, пациенту оказывается медицинская помощь в рамках различных программ государственных гарантий.
При визите к аритмологу желательно иметь с собой минимальный спектр обследований: ЭКГ, сделанную во время приступа, холтеровское мониторирование ЭКГ, ультразвук сердца и анализ на гормоны щитовидной железы.
Ольга Александрова.
Источник
